正常股骨形态的左右侧变化:122例股骨的3D CT分析
2017-11-03 文章来源:译者:上海交通大学生物医学工程学院 程荣山 作者:作者: Dimitris Dimitriou,Tsung-Yuan Tsai,Bing Yue, H.E. Rubash,Young-Min Kwon, Guoan Li 研究机构:Department of Orthopedic Surgery,,Massachusetts General Hospital,Harvard Medical School, Boston MA, USA 我要说
来源:Orthopaedics & Traumatology: Surgery & Research 102 (2016) 91–97
作者: Dimitris Dimitriou,Tsung-Yuan Tsai,Bing Yue, H.E. Rubash,Young-Min Kwon, Guoan Li
研究机构:Department of Orthopedic Surgery,,Massachusetts General Hospital,Harvard Medical School, Boston MA, USA
编者按:
对侧股骨常被用作单侧髋关节置换手术术后重建的参考,然后根据现有的文献我们发现左右侧股骨近端之间某些参数存在着显著的差异,但对于具体参数的变异我们了解的并不多。本文带领大家了解左右侧股骨不对称受哪些参数的影响,并确定这种股骨不对称是否与人口学因素如身高、体重、性别、BMI等其他股骨近端的测量参数相关这对于今后的髋关节手术的术前规划和术后评估具有一定的指导意义。
背景介绍
对侧正常股骨通常用于计划和评估半髋关节置换术和全髋关节置换术后髋关节重建的准确性。因此,通常了解测量参数的正常变化有可能改善术前规划和术后髋关节评估。
在正常步态的动力学、运动学和肌电图数据中观察到下肢的不对称性。到目前为止,关于左右侧股骨近端形态逻辑差异的数据还是有限的。大多数以前的研究集中在骨密度,皮质厚度或股骨远端几何形状。股骨近端几何形状的评价主要是用普通 x 射线、尸体的 CT 扫描或骨干的二维数字摄影对股骨头和颈部的直径进行评估。由于股骨几何形状的三维(3D)性质,基于平面的方法可能容易出错。因此,需要在无髋关节病理学的个体中进行左右侧股骨近端的3D分析,以建立基线左右侧不对称性。
鉴于股骨近端的复杂解剖结构和骨骼的功能适应性,我们假设左、右股骨之间存在显着差异。因此,本研究的目的是:
1.采用基于CT的3D模型,确定成对股骨之间的形态学参数的分布和量化,如股骨前倾角,横向和纵向偏心距,股骨颈干角和股骨头中心。
2.确定股骨不对称是否与人口学因素如身高、体重、性别、BMI和其他股骨近端测量相关。
2.方法
2.1 实验对象
该机构的内部审查委员会批准了该协议每位患者在参与之前提供的书面知情同意书。实验数据来自61名志愿者中122条成对的股骨(23名男性患者和38名女性患者)。 平均年龄46.9岁±6.8年(范围:31〜58岁)。 平均BMI为23.8±2.6 kg/m2(范围:19.1〜28.8kg/m2)。所需的实验对象包括无旧创伤,无症状髋关节,无明显腿长差异,在双侧臀部以及双膝均无脱位的发育异常和退化变化。
2.2三维(3D)股骨模型
根据相同的方案使用64片多层螺旋CT计算机断层扫描(CT)扫描仪(LightSpeed Plus,GE Medical System,Milwaukee,WI)对受试者扫描,所有实验对象均处于仰卧位,扫描范围从骨盆中间至胫骨近端,扫描仪设置为120 kV和80 mA。沿轴向获取图像,切片厚度为1.25mm,平面分辨率为0.74×0.74mm,矩阵尺寸为512×512.根据之前验证和公布的方法,使用商业软件(Rhinoceros犀牛,Robert McNeel and Associates,Seattle,WA,美国),根据梯度阈值和区域生长重建股骨的3D表面模型。我们的3D模型的精度估计为0.4至0.6mm,比DeVries等人的结果高2-3倍。此后,通过对侧特定的测量,利用迭代最近点的方法,将右侧股骨镜像并根据股骨轴和股骨远端与左侧股骨远端最佳配合,以减小变异性。该技术先前得到验证,3D偏差分析显示在镜面和固定表面模型之间的平均±标准偏差(SD)误差为0.69±0.26 mm(图1)。最后将表面模型导入到定制的MATLAB程序(The MathWorks Inc.,Natick,MA,USA)进行后续分析。

图1. 左右侧不对称的示意图(右股骨被镜像并且与左股骨的远端模型表面最佳配合以进行直接比较)。显示了股骨头中心(FHC)距离,前倾角,横向偏心距(HFO)和股骨颈干角(NSA)的绝对差异。 FHC差异用双头黑色箭头显示。
2.3解剖参数的定义
基于国际生物力学学会(ISB)的建议,对股骨的解剖坐标系进行了重建。利用高斯 - 牛顿非线性最小二乘算法(MATLAB Optimization Toolbox,The MathWorks,Natick,MA)找到最适合于股骨头表面的球体,用于确定股骨头中心(FHC)和直径。初始轴线被定义从FHC到股骨颈基部的形心(图2A)。以1 mm为增量从FHC到股骨颈基部的形心获得垂直于股骨模型初始轴线的轮廓。对每个股骨颈轮廓应用最佳拟合椭圆。使用最小二乘法来确定每个椭圆的形心以确定颈部轴线。重复该过程直到两个后续轴之间的角度小于0.1°(图2B)。来自迭代过程的最终轴被定义为真正的颈部轴(TNA)。最佳拟合椭圆长轴和短轴分别定义为颈长(L)和短直径(S)。

图2. 三维形态学参数的测量。真实的颈部轴(TNA),弓角(BA),股骨机械轴(FMA),股骨解剖轴(FAA),股骨头中心(FHC),纵向偏心距(VFO),横向偏心距(HFO) 颈干角(NSA)。A.右股骨内视图。B.右股骨后视图。C.右侧股骨近端近距离视图。旋转股骨直到HFO和VFO与视图方向正交。
表1 配对股骨对侧不对称的汇总

L:短径 S:长直径; 绝对差异:最大和最小左右差异; 百分比不对称:100×绝对差值/左右股骨平均值。
统计学上显著的差异。

图3. 成对股骨近端形态学参数分布。
后髁轴(PCA)被定义为连接外侧髁和内侧髁最后侧的连线,而解剖上髁轴(TEA)被定义为内、外侧上髁最突出点的连线。股骨机械轴(FMA)被定义为连接股骨头中心和TEA中点的直线。对于股骨解剖轴(FAA)的定义,股骨长度首先被定义为小转子尖端和TEA中点之间的垂直距离(图2A)。此后,将最小二乘法的最佳拟合圆应用于股骨骨干的轮廓,以5mm为单位,选取股骨长度的10%至90%部位并确定每个拟合圆的形心。 FAA被定义为这些形心的最佳拟合3D线。
股骨TEA前倾角被定义为TNA和TEA之间的角度,而股骨PCA前倾角被定义为TNA和PCA之间的角度,所有轴线投影到垂直于FAA的平面上。股骨颈干角(NSA)被定义为TNA与FAA之间的3D角度。股骨横向偏心距(HFO)被定义为FHC和FAA之间的垂直距离。股骨纵向偏心距(VFO)作为FHC与小转子尖端之间的垂直距离。弓角被定义为连接FAA(分别为股骨长度的10%和90%)近端和远端的两条切线之间的3D角度(图2C)。在峡部水平面计算颈长(L)和短(S)直径,它们分别被定义为垂直于TNA的最小横截面积和股骨头颈部结。股骨头中心差异定义为左侧和右侧镜像股骨头中心之间3D空间的距离(图1)。
2.4重复性分析
手动数字化参数包括确定股骨颈基部的形心,小转子尖端,TEA和PCA。 因此,使用具有绝对协议的双向随机效应模型的单度量组内相关系数(ICC)评估两个独立不知情的观察者(DD和T.-YT)之间的可靠性。

图4. 左右侧股骨近端形态学参数绝对差异分布。 图中仅显示了具有统计学显著差异的参数。
2.5统计分析
所有参数通过Kolmogorov-Smirnov检验是否正常。当参数满足正常标准时,使用双尾配对t检验,否则采用Wilcoxon符号秩检验来评估左右侧差异。显著水平设定在α= 0.05。在左侧股骨参数减去右侧股骨参数的基础上计算了不同的置信区间(95%)。对所研究的每个形态学参数进行多重线性回归,以评估该参数的左右侧差异是否与人口学因素相关,如身高、体重、性别、BMI以及其他股骨近端测量中左右侧差异。简化的模型仅由具有统计学意义的变量组成(α= 0.05)。 百分比不对称定义为绝对左、右差值与左、右平均值的比率再乘以100(不对称百分比=100×|左-右|/左、右平均值)。
3.结果
观察者自身ICC和观察者间ICC分别为0.87〜0.97和0.85〜0.96(表1)。在股骨左右侧比较中,我们发现股骨前倾角,横向偏心距和股骨头直径在统计学上具有显著性差异(P <0.01)(表1)。在同一受试者中,右股骨平均较前倾且股骨头和颈部直径较大,而左股骨具有较大的横向偏心距和股骨长度(见表1)。
在这一组人群中,以PCA和TEA作为参考,整个样本的股骨前倾角的平均值为12.0±8.3°(范围:-7.2°〜40.1°),18.4±8.5°(范围-9.6°〜33.9°)(图3A,B)。 PCA前倾角的绝对左右侧差的平均值为4.3±3.8°(范围:0.2〜17.3°)(图4A)。股骨前倾角的绝对侧差与峡部和头颈交界处的股骨颈直径相关(R2 = 0.79,P = 0.01)(表2)。
表2左右侧差的多重线性回归结果

整个样品的横向和纵向偏心距的平均值分别为37.0±5.0mm(范围:28.6mm〜49.6mm)和48.8±5.1mm(范围:36.2mm〜62.2mm)(图3C,D)。对于横向偏心距绝对差的平均值为2.5±2.1mm(0.1〜10.3mm),对于纵向偏心距绝对差的平均值为2.1±1.8mm(范围:0.2〜7.8mm)(图4B)。横向偏心距的绝对差与BMI、性别和股骨头直径的对侧差异相关(R2 = 0.72,P <0.05)(表2)。
关于股骨头,整个样品的股骨头直径平均值为45.5±3.1mm(范围:40.1〜53.8mm)(图3E)。股骨头直径和股骨头中心绝对差的平均值分别为0.57±0.4mm(范围:0〜1.8mm)和7.1±3.8mm(范围:0.5〜19.4mm)(图4C,D)。股骨头直径绝对侧差与头颈部连接处股骨颈直径的对侧差异相关(R2 = 0.81,P <0.001)(表2)。股骨头中心的对侧差与股骨前倾角,横向偏心距和股骨颈干角的绝对差相关(R2 = 0.82,P <0.05)(表2)。
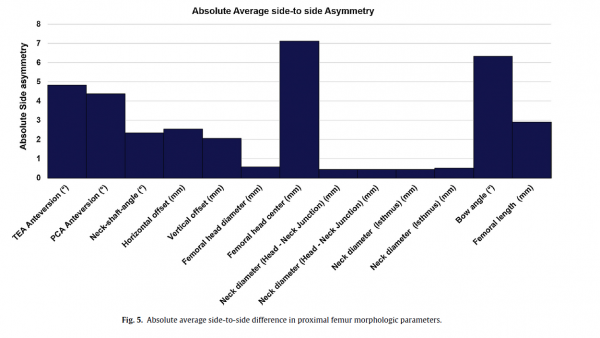
图5. 股骨近端形态参数的左右侧差的绝对平均值。
股骨颈干角的平均值为126.7±4.7°(范围:106.8°〜137.5°),颈部直径的长轴径和短轴径的平均值为19.1±1.4mm(范围:16.6〜23.2mm),在头颈交界处的长轴径和短轴径的平均值为17±1.7mm(范围:14.6〜21.6mm),在颈峡部的长轴径和短轴径的平均值为16.8±1.7mm(范围:13.3〜23.7mm)和13.8±1.4mm(范围:10.8〜18.9mm)(图3F)。 股骨颈干角的绝对侧差值为2.3°(范围:0.2〜14.9°),而颈部直径的绝对侧差在头颈交界处和头颈峡部处的值均小于0.52mm(图5)。
4.讨论
目前的研究使用3D建模技术准确量化股骨近端解剖学之间的左右侧差异并建立基线不对称。结果表明,在股骨小转子、横向偏心距和股骨头中心存在显著的左右侧变化(图5)。
当评估股骨干骨折后的扭转畸形时,左右侧前倾角的差异很重要。 Braten等使用超声波发现左右侧前倾角差的平均值为3.8°(范围:0°〜13°),而Reikeras等人使用双平面射线照相术发现左右侧前倾角差的平均值为4.9°(范围:0°〜15°)。本研究的结果与文献相似,前倾角侧差的平均值为4.3° - 范围(0°〜17.3°) - 右股骨更加前倾(图4A)。数据表明,基线前倾不对称在某些病患可能很大,因此当对侧股骨被用作参考时应予以考虑。
精确的横向偏心距再现是手术重建髋关节的主要目标之一,因为它影响植入物的稳定性,部件的寿命和患者功能。 Lecerf等人使用平面X射线报告了正常人群横向偏心距的最大变异性,且偏心距的平均值为39.7毫米(范围:25〜60毫米)。同样,Krishnan等人报告了横向偏心距的平均值为39.2毫米,左右侧的差异为2.54±2.31毫米。根据文献,我们发现股骨偏心距差异的平均值为2.5±2.1mm(图4B)。Sariali等人表明,与术前值相比横向偏心距15%的减少(〜5mm)可以产生外展肌无力和检测的步态改变。
股骨头中心(FHC)是重要的生物力学参数,因为它影响髋关节和膝关节旋转、力矩、力的结果计算。股骨头中心通常由来自皮肤标记数据的回归方程计算,相对于在可触及的身体标志上,并且假设FHC方面具有左右侧对称性。 Lanaerts等人表明,当模型中包含受试者特定的FHC位置时(源自CT),与仅包括特定受试者的髋关节几何模型相比(股骨前倾角,股骨颈干角,颈部长度),FHC的位置向前偏移30.3mm,向近端偏移20.9mm。我们的研究表明在同一受试者内对侧差异的平均值为7.1mm(范围:0.5〜19.4)(图4C)。此外,FHC不对称与许多股骨参数如股骨前倾角,横向偏心距和股骨颈干角的不对称性相关(表2)。因此,我们的研究结果支持特定受试者FHC模型的概念,因为左右侧变化可能很大而难以预测。
左右侧不对称与股骨紧邻部分和人口统计学的不对称相关。头部直径差异的受试者往往在头颈交界处的颈部直径上同样有差异,但在峡部水平面不一致。Noble等人和Young等人也证实了这一发现,他们证明股骨近端不对称不发生在孤立的部分。此外,我们发现股骨颈直径对侧差异与股骨前倾角对侧差异相关,而头部直径对侧差与横向偏心距对侧差异相关(表2)。这一数据意味着股骨头部和颈部不对称的患者可能分别表现出股骨前倾角和横向偏心距的不对称性。
本研究应根据在若干限制内进行评估。首先,仅包括非关节炎患者。因此,结果不代表需要髋关节手术治疗的大多数患者。然而,本研究的目的是确定非患病股骨的基线左右侧不对称性。其次,本研究没有考虑民族或种族差异。虽然,杨等人表明种族不影响股骨头部和颈部直径的左右侧不对称,然而种族对股骨前倾角、髋关节中心和股骨偏心距不对称性的影响尚不清楚。第三,我们使用股骨远端作为参考计算出FHC的差异。虽然3D偏差分析显示左右股骨远端对称性好,镜像技术可能会导致某种程度的测量误差。第四,由于本研究的回顾性,我们无法检索关于肢体惯用侧和活动水平的信息,这些因素可能与股骨不对称相关。最后,尽管腿部长度的恢复是THA手术的目标之一,然而根据观察到的变化,此目标已超出本研究的范围,说明这一发现潜在的临床意义,因为腿部长度差异是多因素的及其临床患者耐受差异很大。然而,我们的研究量化了左右侧差异,结果表明,我们应该谨慎地进行左右侧不对称的“假设”。
总之,本研究报道,股骨前倾角,横向偏心距和股骨头中心存在显著的左右侧不对称性。我们的结果意味着每当对侧股骨被用作参考时,应谨慎行事,因为对侧的变化可能很大。 头部和颈部直径的显著对侧差异,在平面x射线上容易测量的参数可能有助于确定股骨前倾角和股骨头中心的不对称。



 京公网安备11010502051256号
京公网安备11010502051256号