刘丰教授:十二问之中外骨质疏松指南解读异同与启示
2018-08-27 文章来源:华南理工大学附属第二医院(广州市第一人民医院) 我要说
本文根据刘丰教授在“首届中国骨质疏松与内植物应用学术会议”上作的《2016(AACE/ACE)绝经后骨质疏松诊断和治疗指南、美国内科医师协会(ACP)指南解读》专题报告整理,供全国骨质疏松同道学习交流。
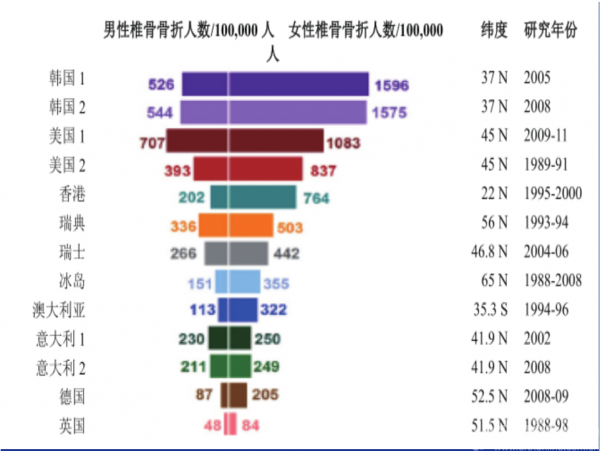
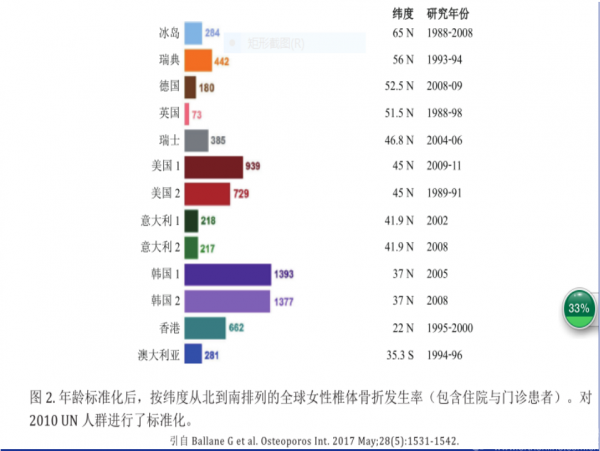
基于指南原文12个问题的推荐意见解读
1.指南介绍
2.以原文末诊疗流程图为基础拆分为评估和治疗部分
Q1-3评估及基础措施
Q4-10药物治疗
Q11-12其他
请自行根据讲课安排选取隐藏内容
总结以新指南同2010版进行简单对比,文中的红色字体表示有变化的地方
一、AACE指南简介

二、AACE有关骨质疏松的指南不断更新
AACE对绝经后骨质疏松的指南在不断更新,原有2001、2003年版(2001选择更新版)、2010年版
时隔6年AACE/ACE对绝经后骨质疏松的关注又有了进一步的更新

三、2016 AACE指南更新方法——证据等级、推荐意见分级均参照2010版

推荐意见的限定评估包括 风险-收益分析,证据差异,医生选择偏好(异议),替代建议(例如,基于资源可用性和文化因素)、专家共识&关联性(以患者为导向的事件证据)
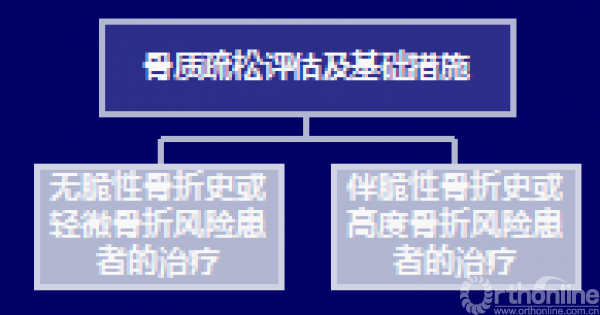
四、AACE/ACE 2016 绝经后骨质疏松诊疗流程
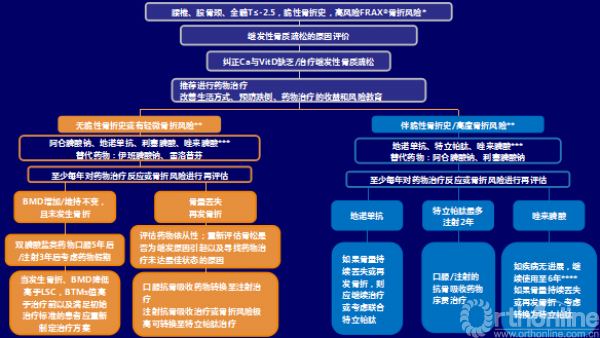
*:10年主要骨质疏松性骨折的风险≥20%或髋部骨折的风险≥3%;非美国国家/地区可能有不同的阈值
**:低BMD患者的骨折高风险因素包括年龄、骨脆性、糖皮质激素使用,低T值以及跌倒风险的增加
***:药物按字母顺序列出
****:考虑唑来膦酸使用6年后的药物假期;药物假期间,可用其他药物如特立帕肽或雷洛昔芬
(下同解释,不在赘述)
评估及基础措施
五、2016 AACE指南的主要内容——评估与基础措施

Q1.骨折风险如何评估?骨质疏松如何诊断?

R1. 所有≥50岁的绝经妇女都需要进行骨质疏松的风险评估(B级; BEL 1,由于证据有限下调等级)
R2. 骨质疏松的初始评估应包括详细的疾病史、体格检查以及WHO推荐的临床骨折风险评估(FRAX®) (B级; BEL 2)
R3. 基于临床骨折风险,可考虑测量BMD (B级; BEL 2)
R4. 建议使用双能X线吸收测定法 (DXA)测量BMD (椎体&髋部) (B级; BEL 2)
R5a. 不存在其他骨代谢疾病时出现脆性骨折的患者(B级; BEL 2) ,腰椎正位、股骨颈、全髋和/或33%(1/3)的桡骨T值≤- 2.5时即使不存在骨折也可诊断为骨质疏松(B级; BEL 2)
R5b.患者出现骨量减少且FRAX®(各国家阈值不同)评估骨折风险增加时可确诊为骨质疏松 (B级; BEL 2)
绝经后妇女应进行骨质疏松&骨折风险评估
所有≥ 50岁的绝经后妇女均应进行骨质疏松&骨折风险的临床评估,评估内容如下:

骨折风险评估工具-FRAX®
FRAX®可预测10年髋部骨折和重要(全髋、临床椎体、肱部或前臂)骨松性骨折概率;美国规定,50岁以上的绝经后妇女伴骨量减少(-1.0<T值<-2.5),10年髋部骨折概率≥3%或重要骨松性骨折概率≥20%(各国阈值不同)的患者,建议考虑抗骨质疏松治疗



a: 继发性骨质疏松症骨折风险原因假定是通过BMD的变化来体现的,如果BMD被包含在此风险评估工具中时,回答“是”是不改变骨折风险的;
b: 如果使用T值, FRAX®需要提前校正;如果使用BMD值,待骨密度测定确认后直接输入以g/cm2为单位的数值即可
BMD检测适用人群
BMD检测作为骨质疏松检查的重要工具,可用来筛选高风险骨质疏松症患者,如果根据骨量丢失来调整治疗方案的话,那么BMD在 监测用药治疗情况上就会更加有意义

绝经后妇女应用BMD检测的潜在获益
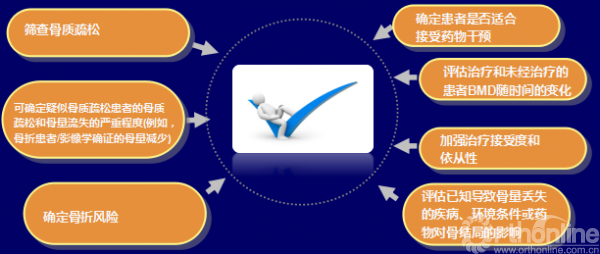
BMD在骨折风险评估与临床决策中的地位
患者未发生骨折时,BMD对于预测骨折风险具有显著意义
指南建议在考虑临床治疗决策时,应结合BMD、 FRAX ®以及其他临床风险因素,来考虑患者未来骨折发生概率,以此来指导治疗决策

Q2. 确诊骨质疏松时,如何恰当地评估?
对绝经后妇女骨质疏松进行正确的评估很重要,它可以鉴别骨量减少的原因是否为其他共存疾病导致

评估继发性骨质疏松
评估椎体骨折
骨转换标志物(BTMs):初始评估及随访,其水平升高预示骨丢失率和骨折风险增加
R6. 对继发性骨质疏松进行评估 (B级; BEL 2)
R7. 对椎体骨折进行评估 (A级; BEL 1)
R8. 初始骨质疏松的评估及随访中均建议使用骨转换标志物(BTMs) 。其水平升高预示骨丢失率和骨折风险增加。 (B级; BEL1,基于专家共识下调等级)
继发性骨质疏松的实验室评估
继发性骨质疏松在无临床症状的绝经后妇女中发病率较高,研究表明实验室检查使40%的无临床症状的骨松患者受益;所以实验室检查很有必要,主要检查如下表(包括一些附加检查):


实验室检查包括:全血细胞(CBC);全面的生化代谢指标;25(OH)D,全段甲状旁腺激素(PTH);磷酸盐;以及采集24小时尿液标本(检查钙、钠、肌酐)
其中24小时尿钙的采集必须在患者维生素D充足以及至少近2周内钙吸收正常(1000-2000mg/d)的状态下进行
如果患者怀疑患有甲亢时,检查甲状腺激素检查的同时也应检查促甲状腺激素
如果临床或生化指标提示疑似吸收不良时,应检查腹腔抗体
如果患者疑似患有多发性骨髓瘤时,应检查血清&尿液蛋白电泳
椎体骨折筛查评估的时机
椎体骨折为最常见的骨松骨折,预示着患者未来具有骨折高发风险;目前大多数椎体骨折不易发现,除非使用椎体影像学检查(脊柱X线或VFA)
既往身高缩短新发椎体骨折相关

VFA,即一种结合DXA技术来评估椎体骨折的技术
骨转换指标BTMs在诊断骨质疏松中的应用
尽管BTMs不用于诊断骨质疏松,但它可以充分体现骨重建(骨骼活动)的变化过程
BTMs水平升高即表明骨丢失率加快和骨折风险更高
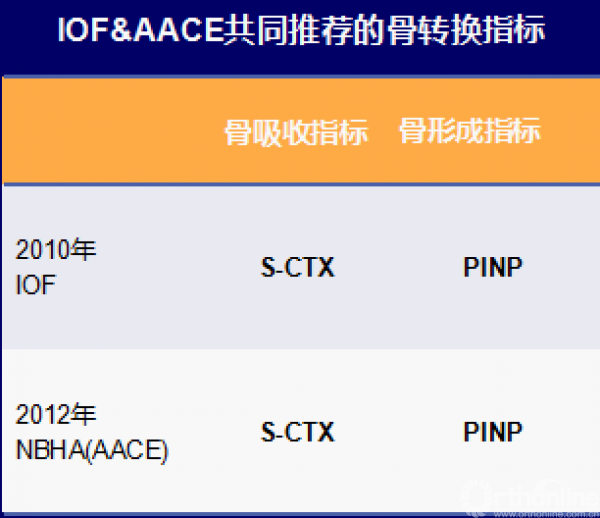

OF: 国际骨质疏松基金会;NBHA:国家骨骼健康联盟;S-CTX:血清Ⅰ型胶原羧基末端肽;PINP:Ⅰ型前胶原氨基末端肽

Q3. 维护骨骼健康的基本措施有哪些?




R9. 对有维生素D不足风险的患者测定血清25-羟维生素D(25[OH]D),特别是骨质疏松患者(B级; BEL2)
R10. 骨质疏松患者需维持血清25[OH]D ≥30 ng/mL(理想范围为30-50 ng/mL) (B级; BEL 3,基于专家共识上调等级)
R11. 每日需补充1000-2000(IU)VitD3 以维持血清25[OH]D在理想水平。(C级; BEL4,基于专家共识上调等级)
R12. 特殊患者(如肥胖、消化不良、移植患者、某些种族、老年人等)需要更高剂量。(A级; BEL1)
R13. 建议患者在日常饮食中摄入足量的钙,50岁以上女性患者钙总摄入量(包括食物)应为1200mg/天。 (B级; BEL2)
R14.酒精摄入量不超过2次/天 (B级; BEL2))
R15.避免吸烟或戒烟 (B级; BEL2)
R16.保持一种积极的生活方式,包括进行负重、平衡和抗阻练习 (B级; BEL2)
R17. 为患者提供减少跌倒风险的指导,特别是老年患者。(A级; BEL1)
R18. 建议有跌倒高风险的患者使用髋部保护器 (B级; BEL1,基于研究疗效差异下调等级)
R19. 转诊物理治疗可减少不适感,防止跌倒,并改善生活质量(A级; BEL1)
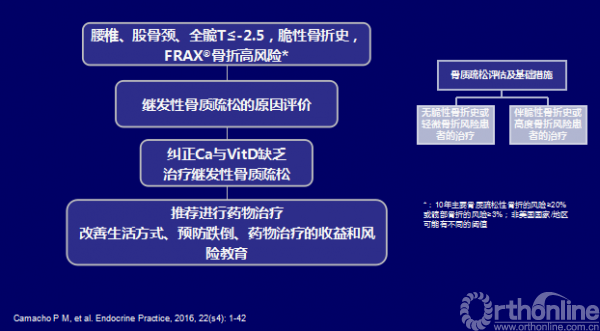
AACE/ACE 2016 绝经后骨质疏松诊疗流程(非骨松骨折患者药物治疗)


六、2016 AACE指南的主要内容——药物治疗
Q4. 哪些患者需要接受药物治疗?
AACE强烈建议以下3类人群进行药物治疗:

强烈建议骨量减少、低骨量和髋部/椎体脆性骨折史的患者进行药物治疗 (A级; BEL1)
强烈建议椎体/股骨颈/全髋部/33%桡骨T值≤–2.5的患者进行药物治疗 (A级; BEL1)
FRAX®评估10年主要骨松性骨折概率≥ 20%或髋部骨折的概率≥ 3%(美国标准)或高于其他国家/地区的特定阈值,且T值在–1和2.5间的患者建议药物治疗 (B级; BEL2)

R20. 骨量减少、低骨量和髋部/椎体脆性骨折史的患者 (A级; BEL1)
R21. 椎体/股骨颈/全髋/33%桡骨T值≤-2.5的患者 (A级; BEL1)
R22. T值在-1和-2.5间,但FRAX®评估10年主要骨松性骨折风险≥ 20%或髋部骨折风险≥ 3%(美国标准)或高于其他国家/地区的特定阈值的患者 (B级; BEL2)
Q5. 使用何种药物治疗骨质疏松?
FDA批准的用于预防和治疗绝经后骨质疏松的药物多为抗骨吸收/促骨形成的药物,其中双膦酸盐类占多数

R23. 被批准的可有效降低髋部/非椎体/椎体骨折的药物包括阿仑膦酸钠、利塞膦酸钠、唑来膦酸,地诺单抗适用于大多数高骨折风险患者的初始治疗 (A级; BEL 1)
R24. 特立帕肽,地诺单抗或唑来膦酸可用于不能口服治疗的患者,以及用于极高骨折风险患者的初始治疗(A级; BEL 1)
R25. 雷洛昔芬/伊班膦酸钠可能作为某些特定患者(对椎体有特定疗效)的初始治疗 (A级; BEL 1)
指南建议的具体用药原则


Q6. 治疗过程中如何监测?

R26. 测定椎体和髋部基线DXA,并且每1~2年重复测定DXA至结果稳定。随后根据临床情况每1~2年或更长的时间间隔进行DXA随访(B级; BEL 2)
R27. 监测腰椎或髋部,股骨颈BMD的动态变化;若椎体、髋部或者两者皆不可评估时,可考虑监测33%桡骨BMD(A级; BEL 1)
R28. 患者随访应由同一所医疗机构、同样的设备来实施(B级;BEL4,基于专家共识上调等级)
R29. 使用BTMs评估患者的依从性和治疗效果。BTMs在抗骨吸收治疗时显著降低且与骨折发生减少有关; BTMs显著升高表明促骨形成治疗效果良好 (B级; BEL1; 基于专家共识下调等级)
Q7.骨质疏松是否治疗成功的判断?

R30. 骨质疏松治疗成功的定义:骨密度稳定或增加,无新发骨折或骨折进展 (A级; BEL1)
R31. 抗骨吸收药物治疗的患者,治疗成功的目标是BTMs达到或低于绝经前妇女中位值水平 (A级; BEL 1)
R32. 对于治疗时出现再发骨折或骨量丢失严重的患者,考虑替代疗法或重新评估是否存在继发因素 (A级; BEL 1)。 治疗期间出现一次骨折不代表治疗失败,但表明患者骨折的风险较高
Q8.患者需要接受多长时间的治疗?
特立帕肽治疗 不超过2年

R33.特立帕肽治疗 不超过2年 (A级; BEL1)
R34a. 口服双膦酸盐的中度骨折风险患者,经过5年稳定治疗后考虑“双膦酸盐药物假期” (B级; BEL 1, 数据有限下调等级)
R34b.口服双膦酸盐的高度骨折风险患者,经过6-10年稳定治疗后考虑“双膦酸盐药物假期”(B级; 数据有限下调等级)
R34c. 静脉注射(IV)唑来膦酸,中度骨折风险患者使用3年,高度骨折风险患者使用6年后考虑“药物假期”(B级; BEL 1,数据有限下调等级)
R34d.高度骨折风险患者可于“双膦酸盐药物假期”使用特立帕肽/雷洛昔芬 治疗 (D级; BEL 4)
R34e.使用地诺单抗治疗的患者不建议给予“药物假期”
R34f.双膦酸盐类药物“假期”结束应视患者的个体情况而定(骨折风险或BMD/BTMs改变) (B级; BEL4,基于专家共识上调等级)
R34g. 只要临床适宜,其他药物应持续治疗(D级; BEL4)
Q9. 联合治疗比单药治疗效果好吗?
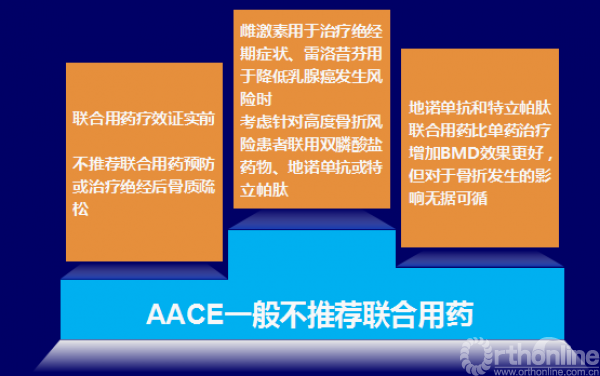
R35a. 联合用药疗效证实前,不推荐联合用药预防/治疗绝经后骨质疏松 (C级; BEL4 ;专家共识,由于成本和潜在的副作用而上调等级)
R35b. 如果雌激素用于治疗绝经期症状或雷洛昔芬用于降低乳腺癌发生风险,可考虑针对高度骨折风险患者联用双膦酸盐药物、地诺单抗或特立帕肽 (D级; BEL 4)
R35c. 地诺单抗和特立帕肽联合用药比单药治疗增加BMD效果更好,但对于骨折发生的影响无据可循 (B级; BEL1, 由于潜在的副作用和成本增加而下调等级)
Q10.是否要考虑序贯治疗?
特立帕肽治疗终止后应继续抗骨吸收药物治疗,用于预防骨密度下降和骨折
特立帕肽的使用时间限制在2年内
特立帕肽停药后立即出现腰椎骨密度下降
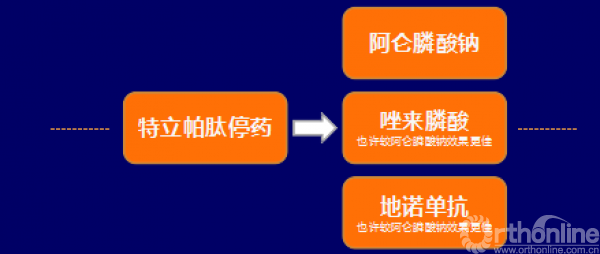
R36. 特立帕肽治疗终止后应继续抗骨吸收药物治疗,用于预防骨密度下降和骨折 (A级; BEL 1)
七、2016 AACE指南的主要内容——其他问题
Q11.椎体压缩性骨折是否需要做椎体成形术?
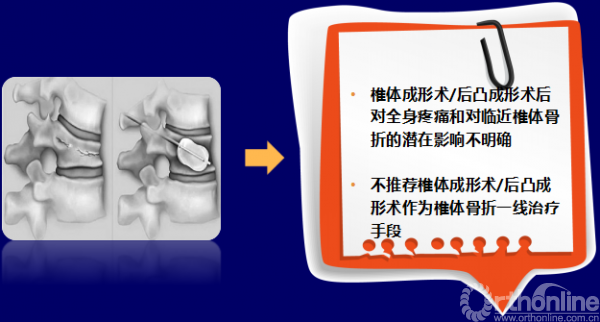
R37. 鉴于椎体成形术/后凸成形术后对全身疼痛和对临近椎体骨折的潜在影响不明确,所以不推荐作为椎体骨折一线治疗手段 (B级,BEL1;基于研究的局限性下调等级)
Q12. 患者在何时应考虑转诊到临床内分泌科或专业的骨质疏松科室治疗?

R38. 患者BMD正常,但无重大外伤时发生骨折 (C级;BEL4;基于专家共识上调等级)
R39. 患者在药物治疗期间出现再发骨折或持续性骨丢失 (无明显因治疗而导致骨丢失的原因) (C级;BEL4;基于专家共识上调等级)
R40. 骨质疏松严重程度超出预期,非常见继发性特征的患者(例如,甲状腺功能亢进,甲状旁腺功能亢进症,高尿钙症,或泌乳素升高)的确定 (C级;BEL4;基于专家共识上调等级)
R41. 患者并发其它疾病 (例如,慢性肾脏病:GFR<35,甲状旁腺功能亢进,或吸收不良) (C级;BEL4;基于专家共识上调等级 )
R42. 评估治疗脆性骨折患者,若可行应考虑转诊到骨质疏松专科或骨折联络小组 (B级;BEL2)
新指南更新部分
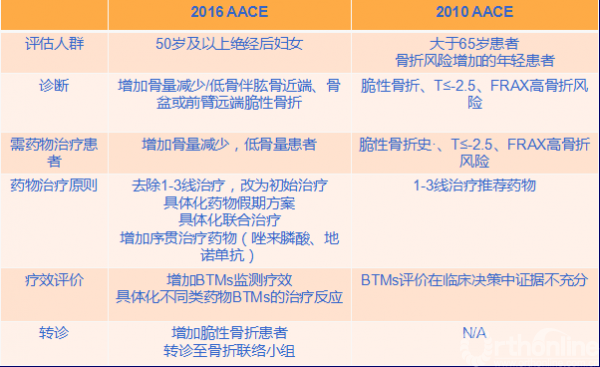
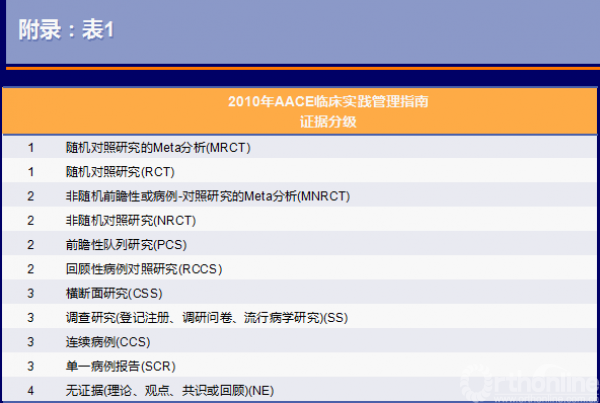

1=强有力的证据;2=中等级别证据;3=不充分的证据;4=缺乏证据(下同解释,不在赘述)
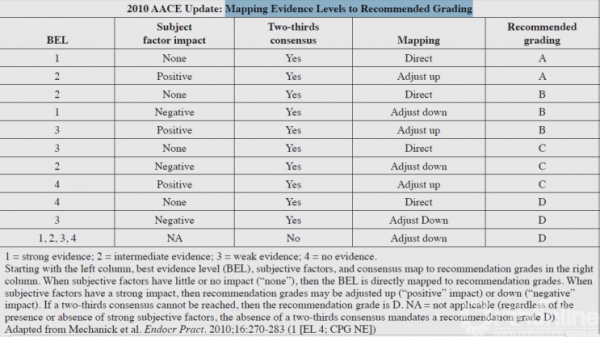
来源于Mechanick et al. Endocr Pract. 2010;16:270-283.(1 [EL 4; CPG NE])


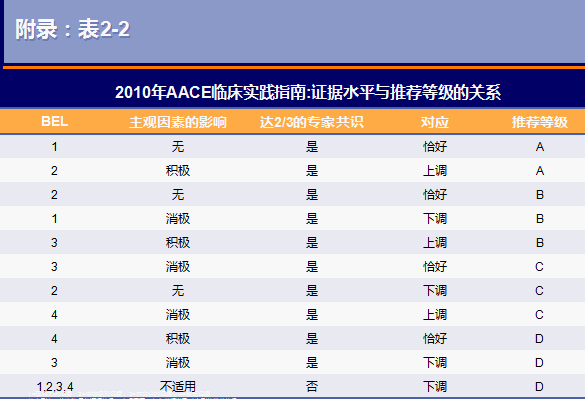
从左到右,依次为最佳证据等级、主观因素、专家共识以及对应到的推荐等级;
主观因素对证据影响很小/甚至无影响,可直接对应到相应推荐等级;如果主观因素对证据有强烈影响,那么推荐等级会根据影响上调(积极影响)/下调(消极影响)等级;如果未达到2/3的专家共识,则推荐等级记为D;
不适用的情况:不管此证据是否存在强烈的主管因素、或是否达成2/3的共识,均被推荐等级D
八、美国内科学指南(2017年5月18日)


1.推荐要点:对已知有骨质疏松的女性,推荐临床医生提供阿仑膦酸盐、利塞膦酸盐、唑来膦酸或地诺单抗等药物治疗,以降低髋部和椎体骨折的风险。(强推荐;高质量证据)



2.推荐要点:推荐临床医生给予骨质疏松女性5年的药物治疗。(弱推荐;低质量证据)

3.对于确认的男性骨质疏松,推荐双膦酸盐的药物治疗,以降低椎体骨折的风险。(弱推荐;低质量证据)

4.推荐要点:骨质疏松女性在5年药物治疗期间,不推荐进行骨密度监测。(弱推荐;低质量证据)

5.推荐要点:不推荐使用绝经期雌激素治疗、或绝经期雌激素+孕激素治疗、或雷洛昔芬来治疗女性骨质疏松。(强推荐;中等质量证据)

6.对于有骨折高风险、≥65岁的骨质减少女性,临床医生应基于患者意愿、骨折风险状况、药物治疗的风险/危害/成本来做出是否治疗的决策。(弱推荐;低质量证据)



不确定的证据领域

高价值的治疗




 京公网安备11010502051256号
京公网安备11010502051256号