半月板的修复技术与愈合
2019-09-24 文章来源:骨科在线 我要说
半月板撕裂是最常见的膝关节损伤之一,由于疼痛或功能障碍,经常需要手术治疗。在历史上,半月板曾被认为是退化后的残留组织,通常采用切除术。1948年Fairbank提出半月板切除术使膝关节易发生早期退行性改变,此后已有多项研究证实半月板切除术后患者的远期功能较差和早期膝关节退行性改变。近年来,半月板的各种重要作用,包括载荷分担、减震器、二次稳定器、预感受和润滑作用都得到了证实。
1885年,Annandale进行了第一次切开的半月板修复术,尽管在随后的很长时间发展了各种关节镜技术,但直到最近保存半月板才受到高度重视。2013年,一项对关节镜检查程序的回顾研究发现,在过去5年中,半月板修复的数量翻了一番,而半月板切除手术却没有出现明显增加。现在人们普遍认为,与半月板切除术相比,进行半月板修复的膝关节在影像学上退行性改变的发生率较低。
半月板的血供
半月板的滋养血管起源于外侧、中、内侧膝下动脉,穿过关节环状动脉,形成肌周毛细血管丛,放射状分支进入半月板,供给半月板的外周壁(红区)。在尸体研究中,Arnoczky等人及Day等发现放射状分支穿透半月板的深度为2-3 mm,最一致的部分位于前角和后角。两项研究都发现,外侧半月板的后外侧侧面(毗邻腘肌腱)和内侧半月板的70-75%(白区)是无血管的。Cooper通过将半月板从后到前放射状的分为3个径向段(A区、B区和C区),从外周到中心分为3个宽度段来描述这些区域。

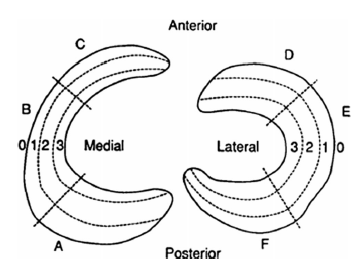
此外,半月板的血液供应随年龄而变化。Petersen和Tillmann回顾了20例人半月板的尸体特征,年龄从出生到80岁不等。他们发现出生时整个半月板都有血管化。到第二年,半月板的内圆周上出现了一个无血管区。到20岁时,血管只出现在外周三分之一部分,在50岁时进一步退化到四分之一。
一些作者研究了骨关节炎对半月板血管的影响。以前发现骨关节炎患者的滑膜血管生成增加。最近,Ashraf等人使用抗体通过组织化学方法对血管进行定位,发现高度膝关节软骨病变的患者纤维软骨交界处附近血管密度增加。他们认为,除了增加血管周围感觉纤维的数量外,这可能是OA患者膝关节疼痛的机制。这说明为什么半月板手术可以减轻部分关节炎的疼痛。
半月板损伤
半月板撕裂的类型
半月板撕裂可根据解剖位置、血液供应和撕裂形态进行分类。撕裂的特征因多种因素而异,包括稳定性和运动活动。
ACL损伤患者的半月板损伤的类型在儿童和成人中均相似,外侧半月板急性撕裂发生率较高但非进展性,而内侧半月板撕裂发生率较低,但损伤程度会逐渐进展并转化为慢性损伤。Baker 等人根据特定的运动项目对半月板损伤进行了回顾研究,发现在足球、篮球、滑雪和棒球比赛中内侧撕裂比外侧撕裂更常见(81%比19%),而在摔跤比赛中内外侧撕裂几率相同。Terzidis 等人对378名膝盖稳定的运动员进行了评估,发现其中77.5%的人是纵向损伤(相对的22.5%为水平损伤)。
纵向撕裂是最常见的可修复的损伤类型。它们通常是全层的,而且可能是不稳定的(桶柄)。它们通常发生在创伤性损伤中,并与ACL断裂相关。慢性损伤的患者,如果移位的碎块没有发生退变,应评估其可还原性,并考虑是否可修复。大多数报道的临床结果与垂直撕裂有关。
放射状撕裂的影响程度取决于是否完全性撕裂。不完全的撕裂从中心开始向边缘延伸但未到达边缘,所以他的最外缘还是完整的;半月板的环状胶原纤维保持完整且仍能保持稳定性。位于白区的小的不完全放射状撕裂,常采用部分半月板切除术治疗,可以取得满意的效果。完全的放射状撕裂形不同的地方在于,这种撕裂穿过周围的环状胶原纤维,导致半月板挤压和异常的负荷传输,相当于全半月板切除术。Ode等人对5具尸体的膝外侧半月板放射状撕裂进行了连续切片和重建,发现完全放射状撕裂的接触面积明显减少,接触压力增加,数值接近全半月板切除时的值。与完整的半月板相比,较小程度的撕裂(< 75%)没有差异。虽然完全撕裂的修复显著改善了生物力学,但与完整的半月板相比,它仍然有了部分减少。Bedi等人在尸体研究中也发现,如果修复而不是切除内侧半月板放射状撕裂(<90%),则可降低胫股接触压力。
水平撕裂(内部撕裂)平行于胫骨平台,径向分割半月板,相对稳定。它们往往发生在退化过程之中,并可能伴有半月板囊肿,可能无明显临床症状,常常以切除不稳定层作为治疗方案。Biedert评估了41例水平撕裂的4种治疗方案;保守、修复、环钻结合纤维蛋白凝块修复、部分半月板切除术。最佳短期预后(26.5 M)为半月板部分切除术。Pujol等人认为,对于年轻活动量大的患者,由于过度使用和创伤而出现水平撕裂,而不是退行性改变所致,那么修复对他们的获益较大。他们对21名平均年龄为25岁的患者进行了切开修复术,发现20名患者在随访40个月后能够恢复运动。虽然4名患者(19%)需要二次半月板切除术,但他们认为这仍优于半月板切除术后所致的退行性改变的进展。
半月板撕裂程度
人们普遍认为半月板的血供是决定半月板修复结果的关键因素之一。以前人们认为半月板修复只在带血管的区域(红红或红白)能够成功。然而,Rubman等人的发表了他们的198例扩展到无血管区修复的系列文章,其中80%的临床治疗成功,20%的患者需要在42个月后再次手术。Gallacher等人对白区进行全内半月板修复,成功率68%,Lysholm评分显著提高,然而他们的随访时间仅在12个月内。Noyes等人在随访时间最长的16.8年的一系列研究中,在29例半月板撕裂延伸至中央无血管区患者的半月板修复中,也取得了成功的结果。一些作者认为,即使未愈合仍可对半月板进行适当的固定,有助于负荷传递,从而保护关节软骨。
患者年龄
有几项研究发现,半月板内的细胞很少或没有,更容易发生急性或退化性撕裂,而存活的“正常”半月板细胞的存在是决定半月板存活率的一个重要因素。Mesiha 等人回顾分析了44例半月板撕裂的组织学特征,发现40岁以上的患者与对照组相比,其内在的半月板的细胞结构降低。尽管如此,一些作者报告了在老年患者中修复的成功结果,Barrett等人在44岁(n =37)患者中,在26.5个月时具有较高的早期临床成功率(86.5%)。5例患者临床症状复发,并再次进行关节镜检查。Noyes等 对平均年龄45岁,有或没有相应ACL重建(72%)的患者进行的半月板修复手术的效果进行评估,在88%的患者获得了优良效果,仅有3个患者在随访33个月后需要再次进行半月板切除术,并建议对于活动量大的患者可采用半月板修复术而不用考虑年龄因素。
修复时间的选择
人们认为早期的半月板修复疗效更佳。Nishida等人对狗的半月板进行人为的桶柄撕裂,并在2、4、12、24和48周时对细胞计数和形态学进行了评价。他们发现,细胞数量和形态在12周之前保持一致,但在12周之后逐渐恶化,并建议如果在12周之前进行修复可能会更成功。其他作者发现,损伤后的时间与半月板DNA断裂和相邻软骨变性之间存在直接关系。同样,Pujol等人发现损伤时间、撕裂程度与随后半月板切除体积之间有很强的关系,并建议尽早对有症状的半月板撕裂进行手术。随着损伤时间的延长,半月板修复的几率明显降低,这一点已得到充分证实。
合并ACL损伤
传统观点认为,与ACL缺失和ACL完整的膝关节相比,如果同时进行ACL重建,半月板修复更有可能成功,这得益于骨隧道钻孔引起的医源性关节出血。然而,这一结论主要是基于小型和短期研究。Nepple等人对ACL重建膝关节半月板修复的中长期研究(n = 8)进行了系统回顾,没有发现与更成功的结果相关。然而,值得注意的是,在这8项研究中,只有3项直接比较了结果,而且这些研究可能在检测差异方面能力不足。最近,Wasserstein等人的研究比较了1332名平均年龄为25.5岁的患者,他们在接受半月板修复时进行了ACL重建。他们发现,与ACL重建术联合进行的半月板修复术在2年的再手术中有7%的绝对风险和42%的相对风险降低。虽然他们的数据是最大的已发表的文献,并可能代表真实的统计数据,但它没有考虑撕裂位置,特点,手术技术和康复方案。
适应证和禁忌证
手术者应全面考虑患者的因素及半月板撕裂的特点来决定是采用修复还是切除术来治疗半月板撕裂。
半月板损伤修复手术
切开手术技术
半月板切开修复目前较少使用,但仍可用于非常紧密的内侧损伤,以方便处理复杂的后角撕裂。手术通过侧副韧带后方的切口,切开关节囊和滑膜直接暴露撕裂的半月板。有各种长期研究取得了令人满意的结果,尽管病人人数不多,但结果显示再撕裂率在11-29%之间。在一项随访时间最长的研究中,Rockborn和Gillquist的31名患者在13年的临床失败率为29%。与一系列的半月板切除术相比,退行性改变的发生率明显降低;此外,80%的患者在日常活动中功能正常,Lysholm评分为> 84。他们还注意到,与膝盖未受影响的对照组相比,半月板修复组的运动活动同样减少。
关节镜缝合技术
许多外科医生仍然认为由内向外的技术是半月板修复的黄金标准,因为它缝合位置更准确,可以垂直于撕裂。在关节镜下进行关节内评估后,需要在后内侧切口或后外侧切口进行缝合复位。缝合线由内向外从膝盖内部引出之关节外,并在关节囊外打结。半月板中后三分之一的撕裂适合于这种手术。由外向内技术更适合于半月板前中三分之一的损伤修复。一旦使用关节镜确定了撕裂,就可以穿过皮肤以定位撕裂,然后可以用垂直褥式缝合来修补撕裂的半月板。
这些缝合选择相对安全位置可以减少神经血管损伤的风险。主要的风险也取决于半月板撕裂的位置;外侧半月板修复有损伤膝外侧动脉和腓肠神经分支的危险。内侧半月板修复有损伤隐静脉和隐神经的风险。
全内缝合技术
早期使用的各种各样的全内固定装置包括刚性器械和基于缝合的新型器械。第一个全内置于关节镜下的半月板修复装置是半月板锚(Bionx Implants, Blue Bell, PA)由刚性可降解聚乳酸锚组成,于1993年首次推出,到1998年已占据美国市场34.4%的[28]份额。在早期的研究中,Gill等人的在32例半月板修复患者中取得了很好的结果,只有3例(9.4%)需要进一步的半月板手术。然而,在他们的后续研究中,他们发现他们的成功率在6.6年时降到71.4%,平均复发时间为修复后43个月,并将其归因于固定装置降解导致的半月板不完全愈合。Arnoczky等人对刚性可吸收种植体的生物力学强度进行了综述,发现由聚二氧环乙酮制成的器械包括Mitek半月板缝合器和Surgical Dynamics S.D.sorbstaple短纤维经水解后,其强度在12周和24周时显著降低。其他刚性装置也得到了类似的结果;然而,包括软骨损伤、滑膜炎、植入物移位和断裂、软组织刺激等并发症引起了人们的关注,导致一些外科医生放弃使用。
为了避免刚性材料相关的并发症,并允许更多的控制张力,基于缝线的植入物已经被开发出来,它由一个锚定部件和一个滑动结组成,它允许将撕裂的半月板压缩在一起,FasT-Fix (Smith and Nephew Endoscopy, Andover, MA)就是这样的一个例子,由两个锚组成,通过一个预加载、预绑的自滑动和自锁结连接。Kotsovolos等人在18个月的随访中发表了他们36次修复的早期结果,Lysholm评分显著提高(43.6-87.5),失败率为12%,失败原因为僵硬而不是再次撕裂。在一项随访时间较长的研究中,Barber等人在30.7个月的随访中评估了41例半月板修复,83%的患者进行了临床有效的半月板修复。12例进行了再次关节镜检查,只有7%(17%)的人失败。最常见的不良事件是在插入过程中切换和拔出锚。在为数不多的评估关节镜二次检查修复效果的研究中,Tachibana等人发现,他们的46名患者在14个月时接受了65次半月板修复,临床成功率为83%。关节镜检查11例失败,9例未完全愈合。6例因并发症需要再次手术。Barber和Herbert评估了各种半月板装置的机械固定。他们发现,以缝合为基础的器械比刚性器械有更大的抗拉出强度。





修复相关的趋势和因素
2013年,Abrams等人在《2005年至2011年膝关节镜手术的发展趋势》(trends of the knee arthroprocedures)上发表了他们的综述,该综述使用了一个由私人保险记录汇编而成的国家数据库。其中半月板切除术387,833例,半月板修复23,640例。虽然没有发现半月板切除数量的增加,但在此期间,半月板修复的数量增加了一倍(p = 0.01),这表明直到现在,半月板修复才优先于半月板切除。Wyatt 回顾了一组接受ACL重建的半月板撕裂患者(n = 5712),发现了决定半月板是否修复的重要因素,这些包括较年轻的患者年龄,较低的BMI,医生较高的手术例数,以及医生是否接受过运动医学继续培训。年龄在14-17岁的患者半月板修复的几率最高,在他们的研究中,他们发现接受过运动医学继续培训的外科医生修复半月板的可能性为33.6%,而没有培训的外科医生为19.8%。
半月板修复术后
评估缝合
半月板完全愈合时间的估计在3到6个月之间。各种报告结果差异的一个原因是难以评估修复是否愈合。常用的预后指标包括病史和临床检查,影像学包括平片(胫骨骨性关节炎的进展),MR成像或关节造影和关节镜检查。
半月板未愈合的临床症状包括关节肿胀、关节线压痛、交锁症状和麦氏征阳性。然而,临床症状的缺失并不意味着半月板的愈合,多达10%的二次关节镜检查中发现半月板没有完全愈合的患者没有任何临床症状。最常用的评分量表是Lysholm量表,但该表最初是针对多韧带损伤的,仅有一项涉及半月板病变。虽然Briggs等人在对其信度和效度的评估中发现它是可以接受的,但他们认为WOMET(WesternOntario Meniscal Evaluation Tool)更好。
MRI是最常用的放射学工具。虽然该方法对原发性半月板撕裂具有良好的敏感性和特异性,但一些作者发现因为高噪声信号比,其在评估半月板修复价值有限的作用。此外,修复部位的水肿和瘢痕引起高信号,可能混淆评估。
关节镜检查仍然是评估半月板修复的黄金标准,可以确定愈合段的长度和探查愈合后的稳定性。Henning将不完全愈合定义为半月板撕裂部位裂缝的厚度为半月板厚度的10-50%,超过50%的裂缝代表未愈合的修复。二次关节镜检查主要局限于评估和治疗失败的修复,由于它的高成本和创伤性,它很少被使用。Miao等人最近比较了临床评估、磁共振成像和关节镜二次检查,虽然临床评估可能低估了愈合率(77例关节镜检查中63例确诊为愈合),但他们认为,当联合MR时,可能足以排除再次撕裂。
近年来,人们对MR关节造影评估产生了兴趣。 Magee等人发现16例半月板修复患者MRI表现不明确,MRI关节造影证实10/16再次撕裂率并通过关节镜探查得到证实。
康复方案
康复方案有很多种,从非负重固定到负重和全方位运动。半月板撕裂的形态、位置、修复技术和患者的依从性可能影响患者的康复选择。早期报告的半月板修复采用切开手术常需要更大程度的限制,患者往往保持石膏固定和非负重4-6周,并在随后的几个月逐渐增加的活动范围。没有证据支持术后必须制动,一些学者更提倡早期部分负重和早期被动的锻炼以便更快的康复,而且与制动相比失败率相似。半月板的愈合可能需要4-6个月,因此应建议患者避免冲击负荷、膝盖深屈或旋转,这些可能会增加再次撕裂的风险。
文献回顾
尽管最近发表的评估半月板修复的系列文章数量有所增加,但对理想的技术还没有达成共识。Grant等人对19项研究进行了系统的回顾,在ACL完整的情况下合并的单独的内侧半月板撕裂,比较了全内缝合和从内向外缝合技术的结果,平均随访时间为38.1个月。他们发现从内到外修复的临床失败率为17%,而从全内修复的临床失败率为19%,两者之间没有显著差异。虽然有相似的功能评分,但在由内而外的修复中,神经损伤的发生率明显更高。值得注意的是,与基于缝线的新技术相比,使用刚性装置的老一代全内修复的并发症发生率更高。在Nepple等对13项研究的回顾中,他们发现,在不同的技术之间没有显著差异的情况下,合并的失败率为23.1%。内侧半月板撕裂和外侧半月板撕裂的失败率差异不显著(分别为24.2%和20.2%),他们发现30%的失败发生在两年后。此外,在所有的研究中都存在很大的异质性,包括损伤部位、患者人口统计,作者指出非显著性差异可能是由于研究程度不足造成的。
半月板部分切除与修复
虽然近年来出现了半月板保留和修复的趋势,但直接比较这两种方法的数据非常有限,也没有随机对照试验进行比较。目前的研究表明半月板切除术易使患者早期发生退行性改变,半月板修复的患者具有更高的功能结果。在12.5年的集中随访中,退行性改变的发生率从14%到28%不等;然而,值得注意的是,修复失败的患者往往被排除在进一步的评估之外,在这些患者中,多达56-57%的患者可以看到退行性改变。Petty和Lubowitz对5项研究进行了系统回顾,发现半月板部分切除患者的退行性变率(高达53%)明显高于对侧未受伤膝关节;但随访8 - 16年未见骨关节炎临床症状。
Stein等人对运动员的长期功能结果进行了评估,发现尽管在中期(3.43年)随访中运动员的运动恢复情况没有差异,但接受半月板部分切除术的患者的长期随访结果明显较差。他们发现,在部分半月板切除组中,只有50%能够恢复运动,而在修复组中,在8.8年的随访中,这一比例为96.15%。值得注意的是,半月板部分切除术组患者年龄为偏大3岁(34.8 VS 31.5岁),这可能是造成这种差异的部分原因。Paxton等人在他们对再手术率的系统回顾中发现,与接受半月板切除术的患者相比,接受半月板修复的患者在早期和长期随访中更有可能进行进再次手术。因此,应该就高再手术率向患者进行交流。
虽然有不可否认的证据,半月板增加股骨接触面积和承担负荷分布,所需的半月板组织的量仍然是有争议的。尽管Lee等人发现当半月板丢失从50%增加到全段时,接触面积大幅减小,胫股压力增加,但当半月板切除量较小时(20-30%)时,则影响不大。此外,与半月板切除术相比,半月板修复往往有更长的康复期。
总结
总之,由于越来越多的人认识到保留半月板的重要性以及与半月板切除相关的早期退行性改变,近年来半月板修复的数量一直在增加。与此同时,半月板修复的适应症已经扩大,包括任何年龄的患者,只要他们是保持活动量,并且可接受的,即使撕裂延伸到无血管区也可以进行修复。然而,目前还没有发表基于较新的缝合的全内装置的长期相关研究。对于缝合的病人应就高复发率向病人告知。直接比较半月板切除和半月板修复的证据非常有限,这可能是由于撕裂特征、患者因素和康复机制的差异造成的。



 京公网安备11010502051256号
京公网安备11010502051256号