2019年国脊沙龙第三季:合并帕金森病的脊柱疾病,应该怎么办
2019-09-28 文章来源:《中国脊柱脊髓杂志》 我要说
2019年9月18日,由《中国脊柱脊髓杂志》、北京医学会骨科学分会脊柱学组共同主办的第三季度国脊沙龙在京召开,本期主题为脊柱疾病合并帕金森病,中日友好医院李中实教授和解放军总医院第七医学中心孙天胜教授共同担任沙龙主席,主持学术讨论。

孙天胜教授(左)、李中实教授(右)
帕金森病(Parkinson’s disease,PD)又称“麻痹震颤”,是一种常见的神经系统变性疾病,老年人多见。该病具有特征性运动症状,包括静止性震颤、运动迟缓、肌强直和姿势平衡障碍等,同时也伴有非特征性运动症状,如便秘、嗅觉障碍、睡眠障碍、自主神经障碍、认知障碍等。由于帕金森病患者多有姿势平衡障碍,长期异常活动容易导致椎管狭窄、脊柱侧凸等症状,加之高龄患者骨质疏松,肌肉震颤,自主神经及认知障碍,使手术风险大大提高。对于伴有帕金森病的脊柱疾病患者,临床尚无统一的诊疗规范。为此,我们组织了相关科室的专家,对该问题进行讨论。
综述
首都医科大学宣武医院孔超医师查阅了大量文献,对腰椎退变性疾病合并帕金森病的研究进展进行了综述。

孔超医师汇报
目前,帕金森病根据主要症状不同分为3类:(1)震颤为主型帕金森病,主要为运动症状,静止震颤、运动迟缓、肌肉强直、姿势步态障碍等;(2)僵直/姿势障碍为主型帕金森病 (Postural instability/gait disorder,PIGD) ,主要表现为睡眠障碍、便秘、嗅觉减退、抑郁、焦虑、认知障碍等;(3)混合型帕金森病(Indeterminate)。混合型帕金森病骨科多见,病程进展较快且预后差。帕金森病的临床及病理分析见下图。

孔超医生从三个方面对合并帕金森病的脊柱疾病进行介绍。
1.合并躯体前屈症的帕金森病
躯干前屈症是一个独立的疾病,临床表现为站立位、行走时加重,平卧前屈消失。帕金森患者中3%~17.6%合并躯干前屈症。Margraf 等对伴有和不伴躯干前屈症的帕金森患者进行了对比研究,发现伴有躯干前屈症患者的前屈角度>30°,而不伴有躯干前屈症的患者前屈角度<30°。合并躯干前屈症的帕金森患者腰痛程度一般较重,前屈角度大,合并脊柱疾病的发病率也很高。

Margraf 等对伴躯干前屈症的帕金森病患者的脊柱肌肉进行MRI扫描,发现躯干前屈症肌肉水肿和脂肪浸润要较不合并躯干前屈症的帕金森患者更重,同时,水肿与脂肪变性与躯干前屈证的程度有关,与帕金森病的病程无关。

对于合并躯体前屈症的帕金森病患者,保守治疗疗效如何?有研究表明,司来吉兰可以抑制多巴胺的重摄取及突触前受体,常用于帕金森患者治疗,效果明显。然而经Margraf研究,该药物对于帕金森症状改善明显,但对于躯干前屈症无效果。日本学者Asako Yorikata等对9例合并躯干前屈症的帕金森患者进行康复治疗,效果明显。
对于合并躯体前屈症的帕金森病患者,手术治疗疗效如何Chan AK 对帕金森症的躯体前屈证手术方案进行荟萃分析,发现手术选择包括短暂的外部脊柱刺激;深部的脑刺激(DBS)和脊柱畸形手术。前两种疗效尚未明确。脊柱手术可纠正脊柱不平衡疗效明确,但并发症发生率较高。
2.合并帕金森的腰椎退变性疾病患者行腰椎融合术的临床疗效如何?
国外有学者对570858位患者进行腰椎短节段融合病人进行回顾性随访并对危险因素进行多因素分析,发现帕金森是病人独立危险因素,引起感染、螺钉拔除、肺栓塞等一系列并发症,建议将帕金森纳入围手术期决策。其中螺钉拔出和畸形进展最为常见,翻修率50%。
Moon SH对20例进行腰椎融合的帕金森患者(帕金森分级1到2级)进行随访,仅1例患者满意,75%的融合率,因此适应症的把握非常重要。
Sapkas等对10例行腰椎融合手术的帕金森患者进行6-42个月随访,发现所有患者均有并发症,其中螺钉拔出和畸形进展最为常见。由于患者躯干前屈,部分患者术后2个月即出现螺钉拔出。
Sherawood 对4301例行脊柱融合的帕金森患者分为短节段(1-2个节段)和长节段(3个以上节段)融合,用倾向性评分(PSM)法比较后发现,与短节段融合术相比,长节段融合术死亡率增加240%,围术期并发症增至600%。长节段风险远大于短节段。
Christopher在2015年对行脊柱手术的帕金森患者进行综合分析,发现满意率63%,45%的翻修率,融合率71%,不建议行单纯减压术,行单纯减压术的所有患者均又行翻修手术。

3.合并帕金森的脊柱畸形患者行脊柱融合术的临床疗效如何?
Bekeun OH研究后发现,与正常人群相比,帕金森患者脊柱失衡比例更高,骨盆代偿严重,与年龄、性别有关,高龄、女性脊柱失衡较高,与帕金森病相关,帕金森病越重,畸形越大。
Hong June Choi则提出,帕金森病患者不仅矢状面失衡,冠状面失衡更常见,帕金森病的程度与冠状面失衡程度呈正相关,Cobb角与帕金森病严重程度息息相关。
最后,孔超医生进行了总结:目前文献中,大多数文献为单中心研究,病例少,随访时间短;极少研究将PD严重程度纳入研究;未提出针对并发症的解决办法;未将畸形和普通DDD术后疗效进行比较。通过文献学习,可以得出,合并帕金森病的脊柱疾病患者手术风险高,翻修率高,但患者生活质量改善明显,对手术疗效满意度高,患者手术意愿强烈。建议早期手术,尽量避免手术风险。
目前,可建立DDD患者或者脊柱畸形患者合并PD的诊疗流程(1)术前症状来源的鉴别;(2)术前PD严重程度的分析及控制;(3)综合症状及PD情况选择术式;(4)围术期并发症的规避;(5)术后康复训练的重要意义。
汇报结束后,在场专家对于以下问题进行了激烈的讨论:
(1)躯干前屈症,是神经内科相关的疾病,它与骨科的脊柱退行性疾病如老年退行性改变、肌少症等诊断仍有重复区域,临床症状、查体等有着相似性,骨科退行性脊柱畸形也会出现类似症状。这类疾病的进一步诊断,需要进一步讨论。
(2)目前的文献中尚未对于合并帕金森症的脊柱疾病的神经系统有无评估,手术的目的是矫正畸形,还是脊髓症状,抑或是帕金森症状?目前仍需讨论。
(3)合并帕金森症的脊柱疾病手术治疗,一般患者满意度均较高,认为治疗有效。然而该手术死亡率、并发症高,死亡原因是什么?常见的并发症有哪些?如何避免?
(4)帕金森病还是该请神经内科进行会诊,疗效改善标准是以神经功能改善,还是疼痛减轻?
现场讨论的结果尚未统一。但是,讨论的过程远比结果重要。在讨论中大家互相交流,互相促进。
病例一
空军特色医学中心陈宇飞医师通过病例,结合临床工作,汇报了一则“脑瘫后遗症合并颈椎管狭窄的治疗”的病例。

陈宇飞医师汇报
患者男性,37岁,主诉:头颈部不停抽动11年,四肢麻木无力,行走不稳 1月余。既往曾以“共济失调”入住神经内科。查体:颈3平面以下痛觉减退,双肘关节以下痛觉减退明显,胸4平面以下感觉减退。四肢肌力Ⅳ级,四肢腱反射活跃,肌张力高。双侧Hoffman’s征+,Babinski’s征+。JOA评分:9分。患者入院时头颈部不自主的扭动,行走不稳,易摔跤。
患者影像学资料如下:







介绍患者疾病情况后,陈宇飞医师邀请大家对进一步诊疗进行讨论:(1)患者目前的主要诊断是什么,颈椎间盘突出症?颈椎管狭窄症?脑瘫后遗症?脊髓亚急性联合变性?(2)治疗方案如何选择,是保守治疗,还是手术治疗,手术方案是什么?
专家讨论:患者37岁,主诉头颈部不停抽动11年,四肢麻木无力,行走不稳1月余,可见患者目前主诉的来源并非脑瘫后遗症。追问病史,患者智力正常,既往行走正常。结合患者四肢麻木、感觉平面查体存在,考虑患者主诉来源还是颈椎。手术指证存在。对于该患者,建议尽量不融合,行后路单开门手术治疗,先解决部分问题,根据问题残余程度进一步处理。
最终陈医生采取的治疗方案与各位专家不谋而合,患者最终行颈后路C3-6椎管扩大成型术,术后患者自觉症状明显减轻,JOA评分:12分。术后3年随访,患者步态稳健,无明显不适。
随访影像学如下:



专家点评:对于影像学可以解释的神经压迫症状,临床还是建议积极手术治疗。该患者脑瘫诊断不明确。帕金森患者由于长期头部晃动,可能会产生脊髓刺激,临床应认真查体,仔细核对影像学,尤其应与脊髓硬化症相鉴别。脊髓硬化症手术会加重患者临床症状。同时,应积极请神经内科会诊,协助鉴别。
病例二
北京大学第一医院赵耀医师通过两例相关病例汇报,引发了大家对“帕金森病患者脊柱手术”的探讨。

赵耀医师汇报
Case 1
男性, 66岁,BMI:23.4kg/m2,主诉:腰痛10余年,加重半年。ODI评分 52分,Roland-Morris功能障碍评分18分。既往史:高血压病6年余,断帕金森病1年余。




术前诊断:1.腰椎退变性侧凸;2.腰椎滑脱(L2、退变性、I度);3.高血压病;4.帕金森病。行T10-L5长节段手术,术后1个月L5螺帽松动。

术后18个月患者重新就诊,主诉左下肢疼痛6个月。 术后腰部轻度疼痛。6月前无明显诱因出现左下肢疼痛,沿左侧臀部、大腿外侧至小腿后外侧,伴有麻木感。腰痛VAS评分3分,左下肢VAS评分5分。背部可见原手术切口愈合良好,腰椎活动度减弱。L5水平叩痛(+)。四肢肌张力略高,可见不自主震颤。双下肢感觉、肌力、反射对称。双侧直腿抬高试验(-),双侧股神经牵拉试验(-)。


患者行翻修手术治疗,L4/5短节段翻修。目前随访6个月以上,患者图特殊不适。

专家点评:螺帽的松动,是由于手术原因,还是因为患者自身帕金森病导致的螺帽松动?目前不得而知,但对待合并帕金森病的要慎重,手术节段要慎重选择。
Case 2
女性,71岁,主因腰部及双下肢疼痛半年,加重1月入院。患者半年前无明显诱因出现腰部疼痛,伴双下肢疼痛及左下肢麻木,范围为大腿外侧及小腿后外侧,休息后略缓解。1月前患者无明显诱因左下肢疼痛麻木明显加重,不能行走。保守治疗止疼药副反应明显。目前无法站立,VAS评分8分,ODI评分 64分。
既往史:溶血性贫血20余年,长期服用激素治疗,血色素正常。帕金森病10余年。7年前因T10压缩性骨折行PVP术。4年前胸部外伤致左第5-6肋骨折。
查体:脊柱后凸畸形。L5水平扣痛(+)。四肢肌张力高,可见不自主震颤。双下肢感觉、肌力、反射对称。双侧直腿抬高试验(-),双侧股神经牵拉试验(-)。




患者合并腰椎管狭窄症、帕金森病、骨质疏松症。考虑患者溶血性贫血,长期服用激素,骨质疏松严重,内固定禁忌明显,经讨论,决定予患者微创手术治疗。术后患者症状缓解明显。
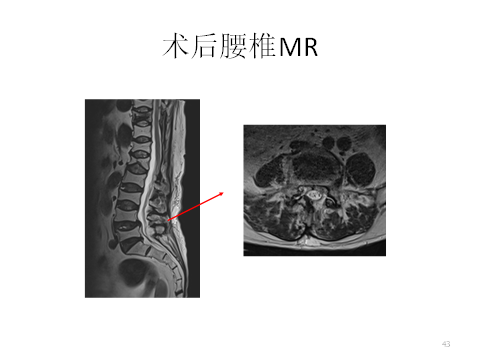
结合上述例病例,赵耀医生对帕金森分级及治疗进行了介绍。详见下图。




沙龙讨论掠影
最后,本次国脊沙龙在各位专家的热烈讨论声中圆满结束,下次沙龙初步定于2019年12月召开,具体时间、地点请大家关注我们通知,同时欢迎大家踊跃参与分享和讨论。



 京公网安备11010502051256号
京公网安备11010502051256号