2019年国脊沙龙第四季——关注脊柱疾病合并肌少症患者
2019-12-26 文章来源:骨科在线 我要说
骨科在线版权所有,如需转载请注明来自本网站.
2019年12月18日,第四季度国脊沙龙在北京顺利召开。三位沙龙主席:解放军总医院第七医学中心孙天胜教授、北京协和医院王以朋教授、中日友好医院李中实教授和来自北京各大医院的骨科教授、学者均出席会议,会议承办方北京泰德制药股份有限公司董事兼副总经理曹善海也出席会议。
沙龙由《中国脊柱脊髓杂志》、北京医学会骨科学分会脊柱学组主办。

沙龙主席孙天胜教授

沙龙主席李中实教授

沙龙主席王以朋教授
肌少症,即肌肉衰竭,是一种进行性、广泛性的骨骼肌疾病,其根源在于伴随一生的不良肌肉变化;肌少症在老年人中很常见,但也可能发生在非老年者;与跌倒、骨折、身体残疾和死亡不良后果发生的可能性增加有关。随着医学的进步,对肌少症的关注越来越多,有关治疗措施被业内提上议程。在本季度沙龙上,参会专家围绕着“肌少症”这一比较陌生的疾病进行了学习、探讨。

沙龙现场
综述

王方永教授汇报
北京博爱医院的王方永教授进行了“老年脊柱疾病并发肌少症”的有关综述汇报。近年来,随着对肌少症认识的加深,骨科领域在肌少症护理和研究方面的均有所突破:
①长期以来认为肌少症与增龄和老年人有关,但现在认为肌少症发展的开始年龄更早,并且存在年龄增长之外的很多促发因素,认识这些因素对于采取干预措施预防或延缓肌少症的发生具有意义;
②现在认为肌少症是一种肌肉疾病(肌肉衰竭),主要以肌力降低取代了肌量的降低,这将有助于患者的迅速识别;
③肌少症与肌肉数量和质量降低有关,但这些参数现在主要还只是用于科研而不是临床,准确测量肌肉的量和质在技术上还难以达到;
④主流临床工作中,肌少症常被忽视或治疗不足,这主要与诊断肌少症的测量指标的复杂性有关,需要明确哪些指标需要测量、如何测量以及需要达到什么样的界值,以指导诊断、治疗及评估干预措施的效果;
欧洲的EWGSOP2组织对肌少症研究较多,研究成果广泛受到同道认可。该组织在2018年更新了肌少症定义和诊断策略:
①更新的定义能够反映在科研、流行病学和临床方面对于骨骼肌研究的最新进展;②找到发现病变和预测结果的最好方法和测量界值;③建议测量界值;④推荐便于临床应用的筛查和评估路径。
诊断策略
肌少症及其类似状态的分类可分为:原发性和继发性肌少症、急性和慢性肌少症、少肌性肥胖、虚弱营养不良相关的肌少症。
紧接着,王方永教授着重介绍了老年性肌少症。老年人肌肉减少症:特指发生在老年人群中的肌少症。老年肌少症严重影响到老年人的生理和心理健康:机体老化出现肌肉广泛性萎缩和肌力降低,增加老年人骨折、失能和跌倒的风险;重度老年肌少症患者最终可能残疾;产生一系列焦虑、抑郁等不良心理;社会隔离和社会认同感的损害;老年人的生活水平降低。
在亚洲老年群体的发病率为4.1%-11.5%(在社区居住人口发病率在1%-29%,在需要长期护理的居民中发病率为14%-33%),美国和欧洲部分国家,60-70岁老年人肌少症患病率为5%-13%,超过80岁为50%-60%。
主要影响因素有:糖尿病、骨质疏松、慢性肾脏病、肿瘤、营养不良。而相关的危险因素有性别、年龄和生活方式。
老年肌少症危险因素
王方永教授还对老年性肌少症的诊断标准、测量参数、我国该领域的研究进展和带来的研究启示进行了详细的讲解,内容耳目一新,参会同道获得了更新、更多的认识。
病例汇报环节,解放军总医院第七医学中心张志成教授和中日友好医院石东平教授分别汇报了老年脊柱疾病合并有老年肌少症的典型案例,大家就手术方式、手术节段的选择以及老年肌少症的诊疗等相关领域进行了深入讨论,各自分享了自己的临床经验。
病例一

张志成教授汇报病例一
该患者为82岁女性。
主诉:腰痛伴间歇性跛行5年,加重伴双下肢放射痛4月;
现病史:疼痛放射至小腿外侧,无二便功能障碍;
既往史:双膝骨性关节炎,左侧重,屈曲畸形5度;
VAS评分:6分;ODI:0.33。
体征:缓慢步入病房;双上肢感觉肌力反射正常,平腰畸形,下腰部叩击痛,放射至左下肢后外侧,左小腿外侧感觉减退,双下肢关键肌肌力IV级,双膝腱及跟腱反射减弱;股神经牵拉试验阴性,双直腿抬高试验阴性,腰后伸试验阳性。双下肢病理征阴性。
影像学检查

X线片
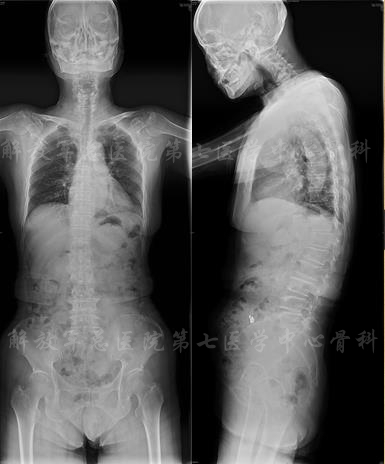
X线全长片:胸腰段Cobb角(L2-T11):25度;腰椎生理前凸:PI:53、PT:38、SS:15、LL:20;膝关节的屈曲畸形5度
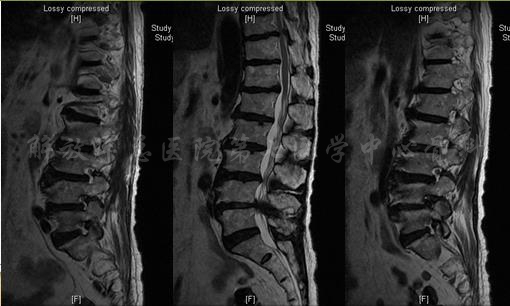
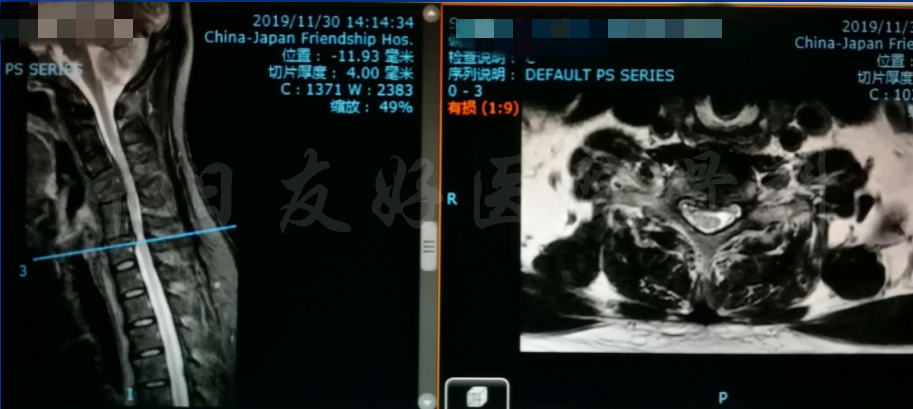
MRI
MRI
为患者实施腰4-5椎间融合手术后,效果良好。术后三年,患者再次入院。
主诉:双下肢疼痛无力3月;
现病史:3月前出现双肩、双上臂、前臂,肌肉抽搐,右侧上肢明显;腰痛伴 右下肢放射;痛,右侧臀部、大腿外侧、小腿外侧的疼痛,左大腿内侧,踝关节周围疼痛;间歇性跛行,行走100米后躯干逐渐前屈,后能再行走20米后,被迫休息;
VAS:4-5分;ODI:0.38。
体格检查:驼背畸形;颈椎活动稍受限,颈后及肩胛区感觉减退,双上肢感觉正常对称,肌张力正常;双手握力减弱(左侧 5.5kg 右侧 4.7kg 握力计);双侧肱二头肌、三头肌、桡骨膜反射减弱,Hoffmann征阴性;原手术切口愈合好,下腰部叩击痛,双下肢肌力及肌张力正常对称,右小腿外侧及足背感觉减退,左足背皮肤感觉减退,双侧前足足底感觉减退,右侧直腿抬高试验可以阳性(右小腿后方麻木),左侧股神经牵拉试验阳性,双侧跟腱及膝腱反射未引出,巴氏征阳性。
影像学检查
X线片
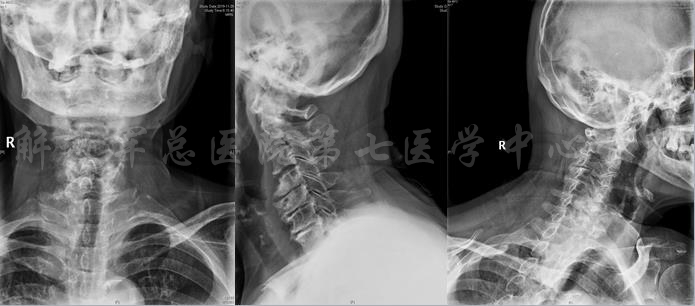
颈部X线片
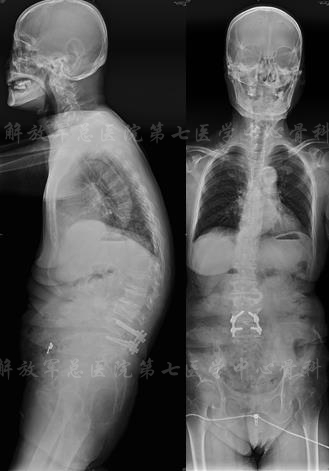
X线片:TL cobb 38、PI 53、SS 13、PT 40、LL 9

MRI
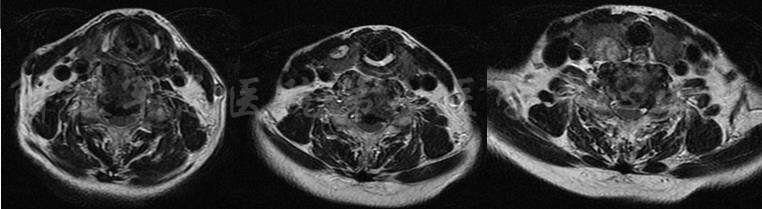
MRI颈4-5(左)、颈5-6(中)颈6-7(右)
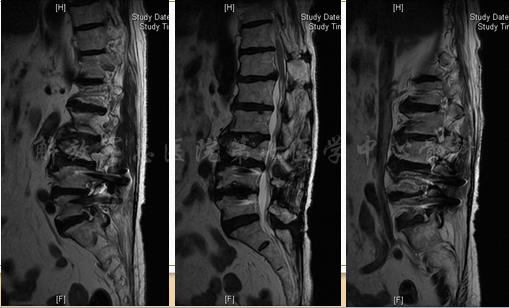
矢状位MRI

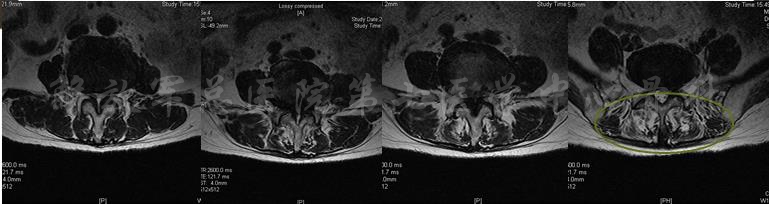
轴位MRI:腰3-4(左)、腰4-5(中)、腰5骶1(右)
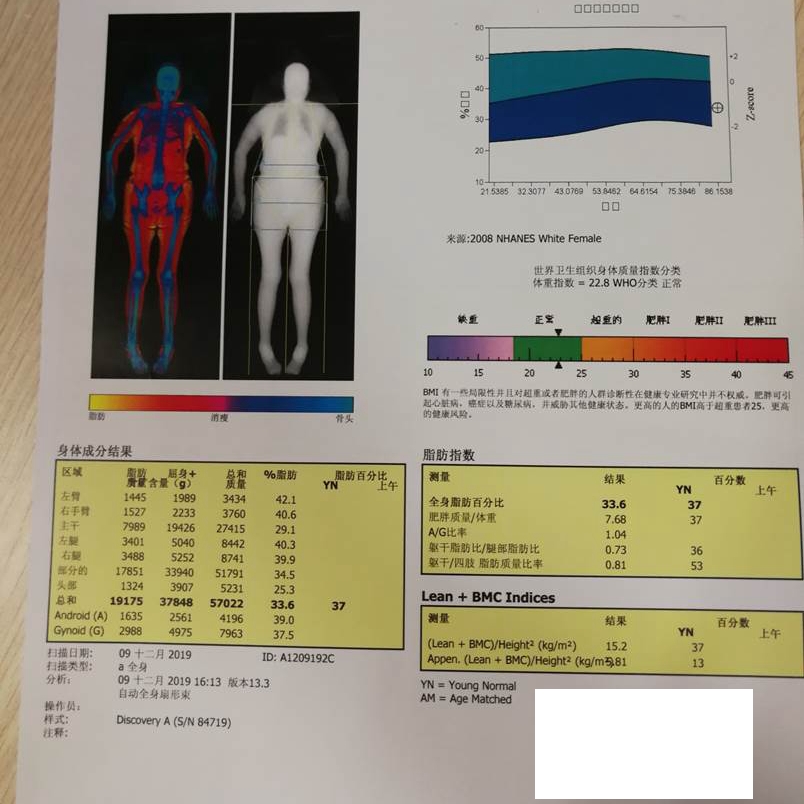
肌容量评估

DXA:计算肌容量
ASM/1.582=5.4kg/m2 <6
双手握力减弱(左侧 5.5kg 右侧 4.7kg 握力计)
行走速度<0.8m/s
诊断为腰椎管狭窄症;邻近节段退变;胸腰段后凸畸形;肌少症。并定制相关治疗措施,最后患者康复出院。
病例二

石东平教授汇报
中日友好医院石东平教授汇报了一个颈椎管狭窄二次手术的案例,大家就手术方式、手术节段的选择以及老年肌少症的诊疗等相关领域进行了深入讨论,各自分享了自己的临床经验。
患者为54岁男性,具有30年吸烟史,平均每日吸烟量为30支左右。否认输血史及食物、药物过敏史。
既往史:
7年前---久站打软腿
5年前---双小腿、双手指麻,程度不重,下肢麻由脚趾麻至小腿(内、中、外)
3年前---踩棉感、双手掌麻。
3月前---病情加重:下肢麻上行至胸腹,行走不稳、痉挛步态。
入院----可独立站立、可执箸吃饭、可系扣,写字尚工整。
小便尿不尽6年,可憋尿。大便便秘8年, 3-4天/次,可自解;
高血压病 15年 , 拜新同 1片 qd晨;糖尿病 5年, 4天前开始使用胰岛素;优泌乐 25: 早18U, 晚18U;曾有低血糖反应;2019年12月2日 HbA1c 9.3% (4.2-6.0)。
陈旧性脑梗塞4年,发病: 头晕、走路偏向、双手指麻;经治:头晕、 走路正常、 手麻好转。
高脂血症1周,建议服用“来适可 或 立普妥”,慢性胃炎8年,曾服用“雷尼替丁”。
服用“阿司匹林 1片 qd晨”已4年。
1995年10月23日—11月13日病史:
双上肢及下肢麻木、行走无力1月,加重半月
双上肢肌力5,
髂腰肌4,股四头肌、股二头肌踇长伸肌4,胫骨前肌、腓骨长短肌1,
PTR++++,
Hoffmann +, Babinski +,踝阵挛 ++,
感觉:平面TH2,右上肢尺侧感觉减退,双下肢及鞍区感觉减退。
1995年10月23CJTH颈椎MRI:颈5/6椎间盘明显突出。
诊断:颈椎病、不全瘫
手术: 1995年10月31日,颈丛,颈右斜切口
颈5/6椎间盘切除、髂骨取骨植骨(右)
术后: 恢复至正常生活、工作
颈椎活动度受限:
步态不稳、痉挛、摇摆, Tandem walking ++;双手灵活性稍差;JOA: 3-3-0-0-0-2。
卧位:
下肢肌力:股二头肌 5-/5-。;SLR 70/70°;PTR +/+, ATR -/-, Babinski-/-, Ankle-clonus -/-。
双下肢肌张力 +-;足背动脉 ++/++;上肢肌力:指展肌 左5-/右4;BTR +/+, Pronator +/+, TTR+/+, Hoffmann-/-;腹壁反射: U/M/L 左+右。
针刺觉:
2019年11月18日它院颅脑、颈椎MRI提示:多发腔隙性脑梗塞;颈3-5、颈6-7椎间盘突出,压迫硬膜囊;脊髓受压变性,椎管局部狭窄;颈椎退行性变。
2019年11月24日它院下肢血管B超提示:双下肢动脉硬化,斑块形成。
2019年11月24日它院腹部B超提示:脂肪肝,胆囊壁毛糙。
2019年11月30日转入中日友好医院
2019年12月02日下肢静脉B超:左侧股静脉返流。
2019年12月2日颈动脉B超:双侧颈动脉粥样硬化合并多发斑块形成。
2019年12月02日下肢动脉脉B超:双侧下肢动脉粥样硬化伴斑块形成。
2019年12月4日UCG提示:心脏结构及功能未见明显异常,M型左室射血分数69%。
2019年12月2日Holter提示:窦性心律,平均心率78bpm, ST-T无改变。
2019年12月3日肺功能提示:肺通气功能正常。
2019年11月30日 颈椎MRI提示:颈3/4颈4/5颈6/7椎间盘突出,椎管狭窄;颈5-6水平脊髓异常信号,变性可能。
2019年12月3日骨密度提示正常。
2019年12月04日EMG:神经源性损害,可符合多发神经根神经病变。
影像学检查

颈椎X片

颈椎MRI
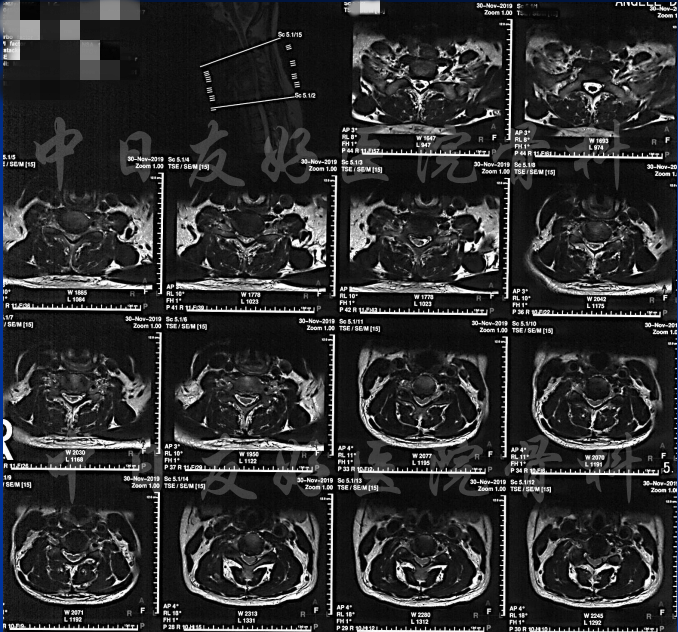
颈椎MRI

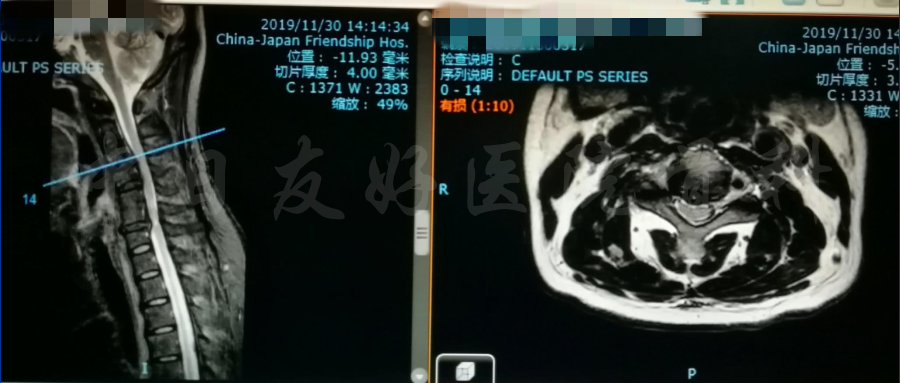
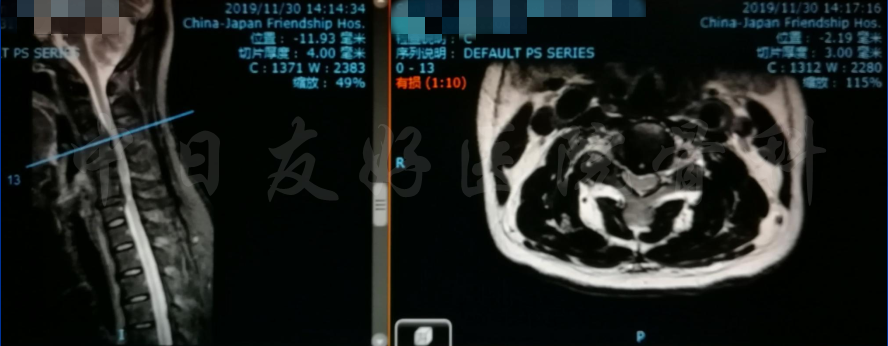
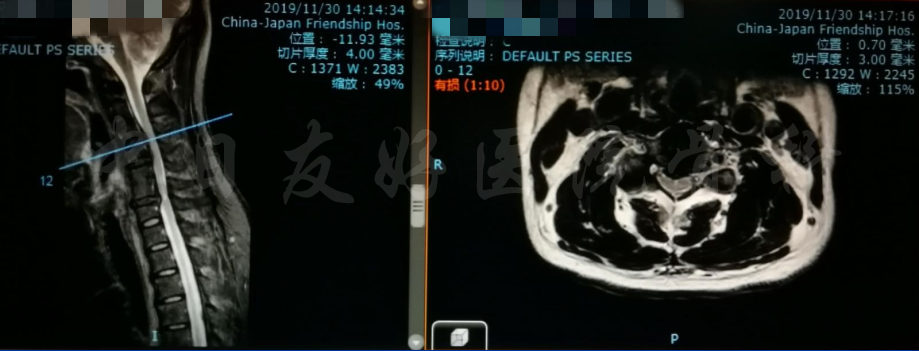
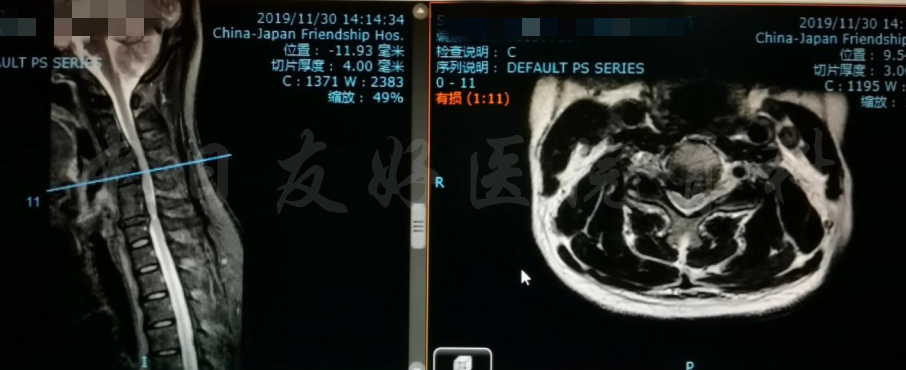

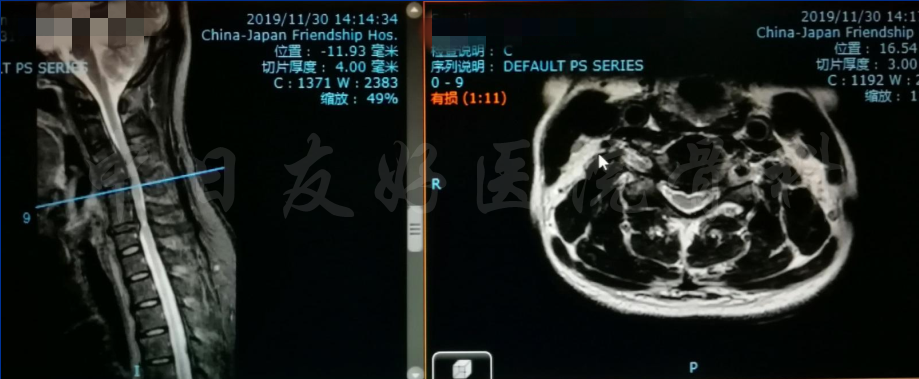
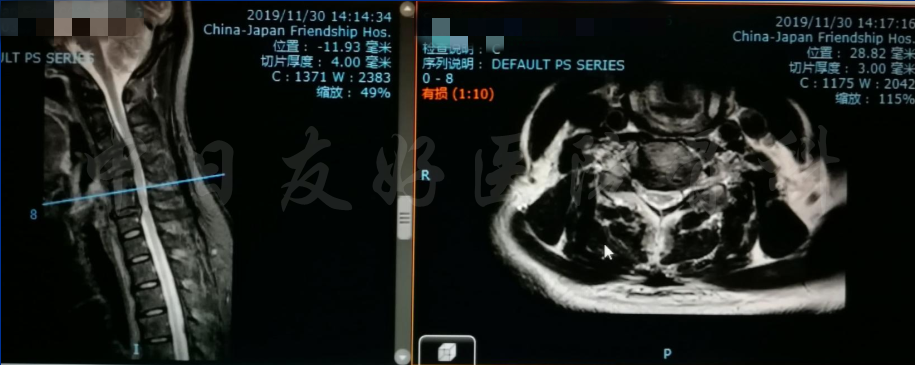
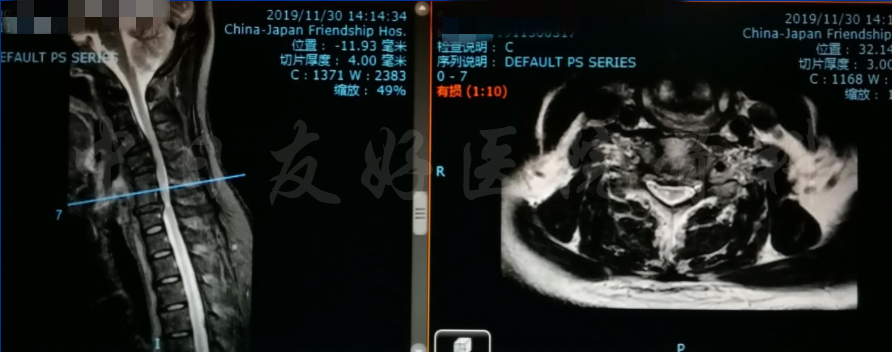
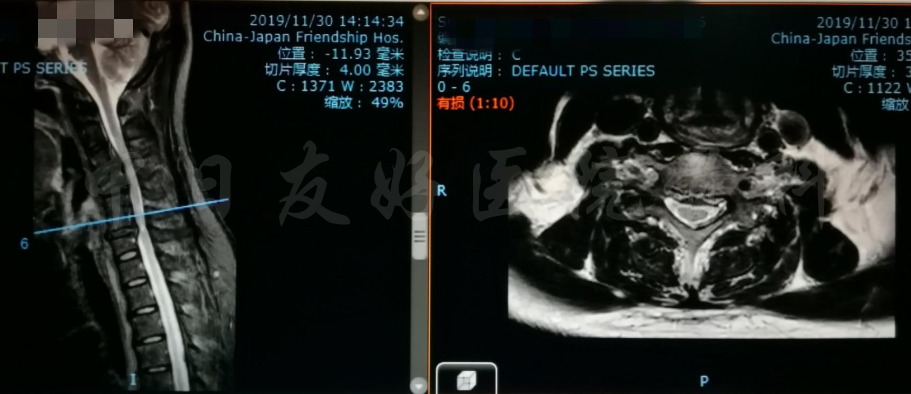

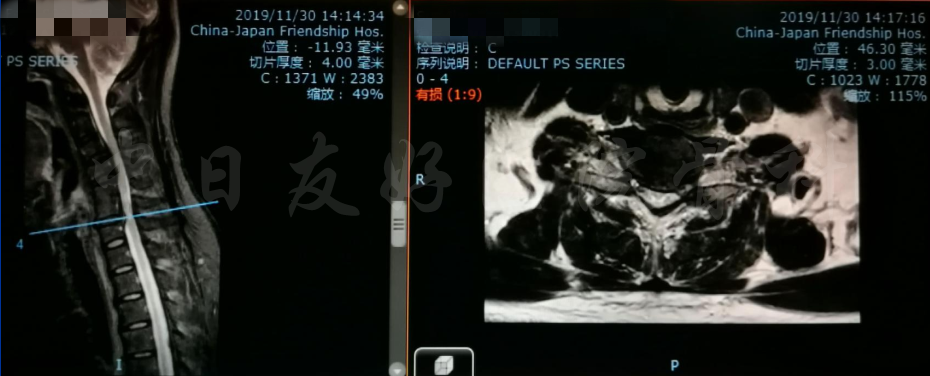
颈椎各节段MRI(上下滑动)
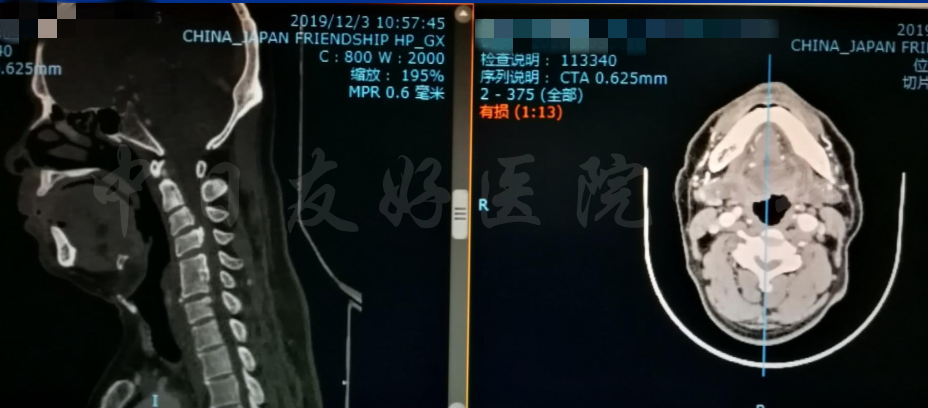
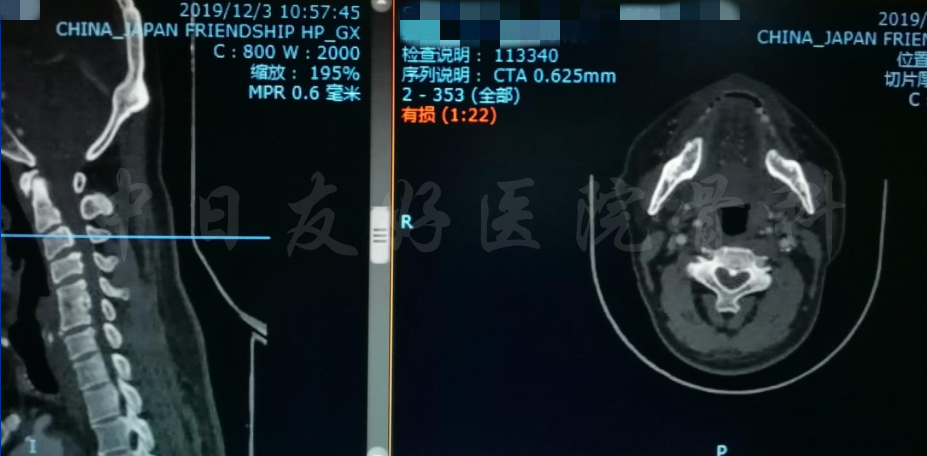
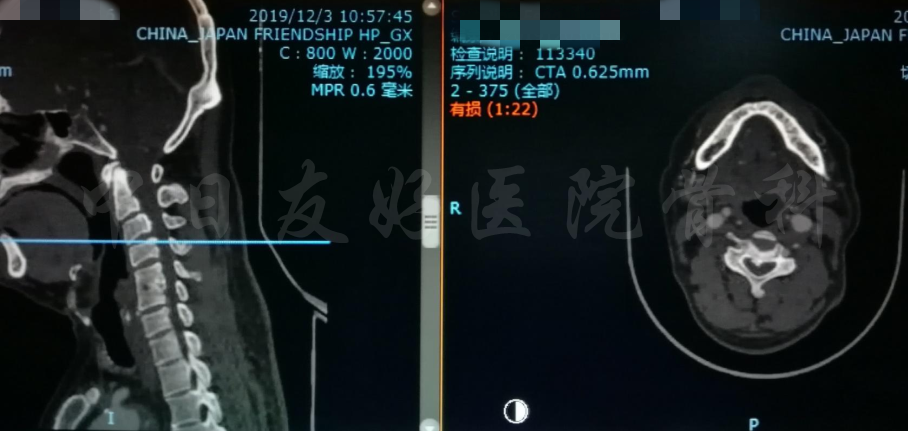
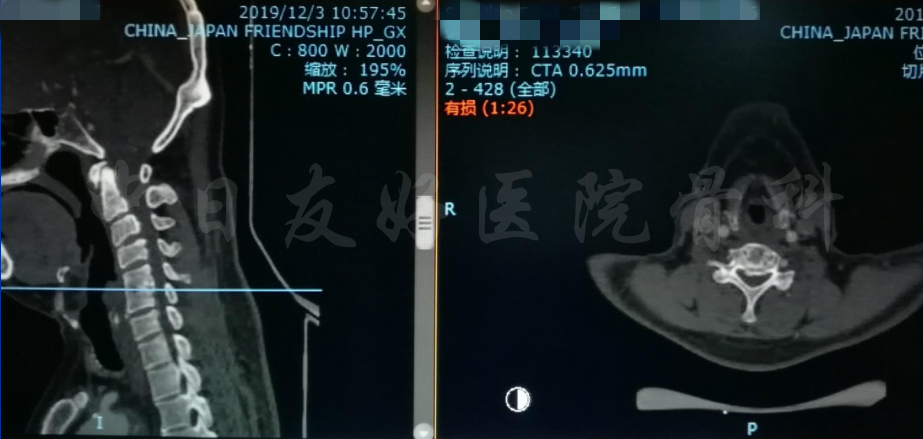
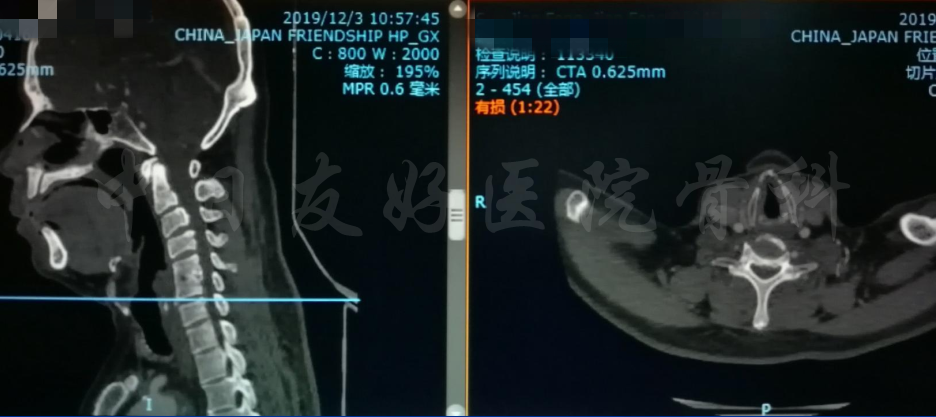
颈CT(上下滑动)
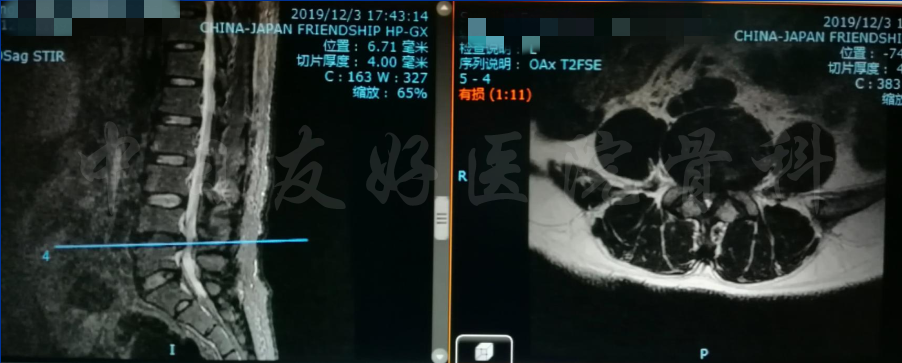
腰椎MRI
诊断:
OPLL--颈椎、颈椎管狭窄、颈椎后凸、颈椎术后、腰椎管狭窄、行走困难、肢体麻木、高血压、 糖尿病、 高脂血症、陈旧性脑梗塞、 慢性胃炎。
手术选择:
前路——颈3-5,颈4/5,颈6/7
后路——颈3-6,颈2-7,颈1-7
前后路——一期、二期。
2019年11月9日 术后2H:腿比术前轻松了约30-40%;脚比术前有劲。
2019年12月10日术后1D:手灵活---快了。
2019年12月11日术后2D:双下肢有劲了,无力缓解了约 50%;胸腹部束带感缓解了约 80-90%;手比以前有劲、灵活;术后未服降压药。
2019年12月16日 术后7D:
术后变化---整个身体轻松,尤其腰部。
术前腰部像铁板箍着, 术后缓解约50%;腿轻松一点 、 变化不太明显, 缓解约 20%;手比原先灵活, 缓解约 30%;走路踩棉感减轻约30-50%;束带感减轻约30-40%;小腿麻减轻约30%;双手麻减轻约 50%。
2019年12月16日 术后7D:小便无变化;大便无变化,术后6天 时药物辅助后大便;血糖平稳;血压:术前--拜新同 1片 qd;术后 1片 qod
卧位:
下肢肌力5 。 SLR 70/70。
PTR ++/++, ATR 左+右+-,
Babinski +-/+-。 下肢肌张力高。
上肢肌力: 伸指 5-/5-, 指展 右4左5-。
BTR +/+, Pronator +/+, TTR +/+,
Hoffmann-/-。
平面: TH10/TH10--- 5/10, TH2 ---8/10
腹壁反射--- U/M/L +/+
针刺觉
术后4天

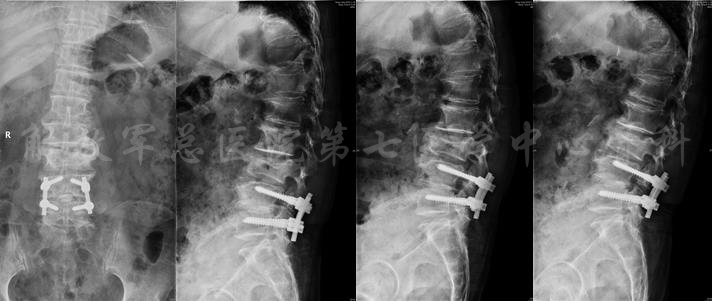
术后影像片
术前术后检验

专家总结
肌量检测方式:
肌量测量在诊断肌少症方面具有重要作用,主要测量方式存在不同方法,结果可根据身高或BMI 调整。
测定全身骨骼肌总量( skeletal muscle mass,SMM) 、四肢骨骼肌量( appendicular skeletal muscle mass,ASM) ,或特定肌群或身体某个部位的肌肉横截面积;
MRI和CT 被认为是无创性评估肌量的金标准,但还缺乏低肌量的测量界值;
双能X线吸收法(DXA) 使用更为广泛,目前被一些临床医生和研究人员用于肌量测量( 全身瘦肉组织量或四肢骨骼肌量测定) ,但不同品牌的设备所获得的结果并不一致;
肌量与身体大小有关,体型越大肌量通常越多,故量化肌量时,需要通过身高的平方、体重或体重指数调整SMM 或ASM 的绝对水平。
其中,DXA测量肌容量=四肢肌质量,即四肢肌质量(ASM)/身高2。
肌少症的发病机制及相关的防治措施:
运动减少-运动疗法;
增龄相关激素变化-同化激素/选择性雄激素受体调节剂、生长激素类药物;
肌细胞凋亡;
营养因素-营养疗法和维生素D 补充,活性维生素D3;
神经-肌肉功能减弱-交感神经β2 受体兴奋剂;
促炎性反应细胞因子;
遗传因素。


沙龙现场讨论热烈

孙天胜教授解读专家共识
会议最后,沙龙主席孙天胜教授进行了《中国脊柱手术加速康复专家共识》的讲解。该共识是由国脊沙龙的专家共同完成,汇聚了众人的力量,为脊柱外科医师治疗疾病、减轻患者病痛增加了一项新武器,极大推动了脊柱外科领域的发展。

沙龙合影



 京公网安备11010502051256号
京公网安备11010502051256号