收藏|临床常用的人工关节术后感染诊断方法
2020-03-11 文章来源:骨科在线 我要说
人工关节感染是人工关节置换术后的严重并发症,最终可能导致手术失败,给患者带来沉重的心理和经济负担。
人工关节感染按发生时间可分为早期感染(术后3个月以内)、迟发性感染(术后3个月~2年)和晚期感染(术后2年以上)。对于不同时期、症状与体征的人工关节置换术后感染患者,如何选择合理有效的方法进行及时诊断,成为临床医师面对的挑战。本期我们将分享临床常见的诊断方法。
早期人工关节感染诊断方法
早期人工关节感染多由术中毒力较强的病原菌如金黄色葡萄球菌、革兰氏染色阴性杆菌等污染所致,临床症状多明显,包括假体周围松动并伴有脓液、人工关节疼痛、伤口发红、伤口肿胀、发热,少数患者还可能出现与假体相通的窦道等。对于早期人工关节感染,推荐以下检查来明确诊断:
1.外周血培养
在早期人工关节感染出现发热等急性全身症状或疑似菌血症时,取外周血进行细菌培养对人工关节感染的诊断有意义。
2.红细胞沉降率和C-反应蛋白
红细胞沉降率(ESR)和C-反应蛋白(CRP)是敏感的炎性标志物和临床上诊断感染的常用指标。
3.影像学检查
对于急性人工关节感染患者,X线片上多无明显异常改变,术后3~6个月才会出现假体周围松动和溶解。对疑似早期人工关节感染的患者常规进行X线检查,且动态观察感染部位在X线片上的变化,对于人工关节感染的诊断具有一定帮助。
相比于X线检查,CT和MRI检查有更高的分辨率,能够更清楚地显示假体周围软组织肿胀、关节渗出程度、脓肿及骨与软骨破坏范围等。人工关节周围感染在MRI上的表现为不规则、周边强化的积液信号,T1加权像上为低信号,T2加权像上为高信号,观察可见积液与假体相通。对早期人工关节感染的患者进行CT或MRI检查,可清晰显示假体周围软组织感染,对诊断人工关节术后感染具有参考价值。但CT和MRI检查并不是人工关节置换术后的常规检查,且成像易受金属材料的影响。
4.关节穿刺检查
对于人工关节置换术后出现急性感染症状的患者,应立即行关节穿刺检查,取关节液进行白细胞计数及中性粒细胞百分比测定、细菌培养及药敏实验,以判断患者是否感染以及病原菌种类,指导临床用药。关节液细菌培养结合药敏实验有助于指导临床治疗人工关节感染抗生素的使用。
5.术中病理组织检查
当临床上高度怀疑人工关节感染而以上一系列检查均无法明确诊断时,术中对人工关节周围组织进行快速冰冻切片行病理组织检查是最常用的检查方法。由于不同标本的炎症浸润程度不同,行冰冻切片病理组织检查时需采集多处不同部位的样本。目前通常标准为选取5处炎症反应最明显的组织作病理检查,在高倍镜视野下每个视野大于5个中性粒细胞为阳性。低毒性细菌引起的迟发性感染冰冻切片病理组织检查也会出现假阴性,因此不能排除人工关节感染。
6.术中组织细菌培养
术中组织细菌培养也被认为是诊断人工关节感染的有效方法之一,其阳性标准为从人工关节周围组织选取至少6个标本,且3个及以上标本有相同的细菌生长。术中组织细菌培养对人工关节感染的诊断敏感度为65%,特异度为99.6%。为了减少假阳性和假阴性的发生,需在采集和运输标本时严格消毒、提前2周停止使用抗生素、延长培养时间等。
流行病学调查显示,在人工关节感染病例的局部组织细菌培养结果中,金黄色葡萄球菌(占44%,其中20%为耐甲氧西林金黄色葡萄球菌)和凝固酶阴性葡萄球菌(占31%)所占比例较高,其余的主要分布在肠球菌(12%)、肠道杆菌(14%,其中大肠埃希氏菌占7%)、假单胞菌(7%)、链球菌(7%),此外还有变形杆菌、芽孢杆菌等少见菌种,总体监测数据中有28%的感染为多重细菌感染。
迟发性人工关节感染诊断方法
迟发性人工关节感染多由术中感染毒力较弱的细菌如凝固酶阴性葡萄球菌等引起,临床症状常不明显,主要表现为逐渐加重的关节功能障碍或关节疼痛,如人工关节置换术后患者于休息时或夜间发作关节疼痛,应考虑迟发性人工关节感染的可能,需进行以下检查来明确诊断。
1.ESR和CRP
人工关节置换术后3个月~2年内ESR和CRP一直高于正常值或恢复正常水平后再次升高,对诊断人工关节感染有参考意义。与ESR相比,CRP术后升高和恢复更快、更显著,在诊断人工关节感染时的灵敏度和特异度也更高。ESR和CRP联合更具诊断价值,若两者皆为阴性即可排除人工关节染可能。但由于ESR和CRP均为非特异性炎症指标,所以需排除患者是否同时患类风湿关节炎、痛风等全身性疾病。
2白细胞介素-6和降钙素原
白细胞介素(IL)-6对症状不明显的迟发性人工髋关节或膝关节感染具有很强的诊断价值。降钙素原(PCT)是检测和诊断细菌性感染的重要参数之一。近年来,血清PCT检测逐渐被用于人工髋关节或膝关节感染的诊断。
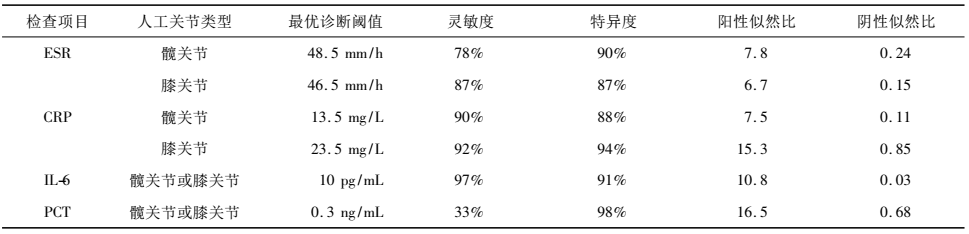
各项实验室检查指标在人工关节感染诊断中的相关数值
在诊断人工关节术后感染的血清学指标中,PCT的特异度最高,但敏感度最低;IL-6的敏感度和特异度都很高,其次是CRP,最后是ESR。因此,联合两种或两种以上血清学指标在人工关节感染诊断上更具优势,如IL-6联合CRP、PCT联合CRP和(或)IL-6在迟发性人工关节感染的早期诊断上具有重要意义。
3.关节穿刺检查
对于临床症状与体征不明显的患者,根据以上血清学检查认为疑似迟发性人工关节感染时,可考虑关节穿刺检查。为了减少假阳性和假阴性的出现,穿刺部位需彻底消毒,并且在穿刺前2~3周停用抗生素。高度怀疑人工关节感染时,多次穿刺对于明确诊断具有重要作用。
迟发性人工关节感染患者关节穿刺的检查指标与急性感染患者的指标相似,但由于迟发性人工关节感染多由毒力较弱的细菌引起,故这些检查指标的参考值不同于急性感染患者。
关节液中其他标志物也能为诊断人工关节感染提供依据。关节液中CRP、IL-6、PCT检测是诊断人工关节感染的有效方法。有研究认为,关节液中的白细胞酯酶(LE)对人工关节感染的诊断非常有价值,其灵敏度为80.6%,特异度为100%,而且该方法简单、及时、便宜,但广泛应用于临床前还需进行更谨慎的多中心研究。
4.术前假体周围组织活检
假体周围组织样本一般都是通过手术获取。随着关节镜技术的发展,术前经关节镜获取假体周围组织成为一种选择。该方法在诊断人工髋关节和膝关节感染时的阳性标准为有2处或2处以上的样本培养出相同的细菌,其灵敏度为79%,特异度为100%,较关节液细菌培养灵敏度(83%)稍低,而联合此两种方法可将灵敏度提高到90%。因该方法的结果并不优于关节液穿刺检查,且费用较高及可能发生并发症,故不作为常规推荐检查,可作为一种补充检查。
5.人工关节超声裂解液培养
近年来,人工关节超声裂解液培养成为诊断人工关节感染的新方法,超声可破坏人工关节表面的细菌生物膜,增加细菌检出率。有研究报道,与传统的组织培养法相比,超声裂解法具有更高的灵敏度(81%,传统组织培养法为61%),且术前使用抗生素也不影响其灵敏度。
6.分子生物学检查
聚合酶链式反应(PCR)具有快速、敏感、准确等优点,大大提高了已使用抗生素标本中病原菌的检出率,其不足之处是由于样本污染等原因会出现假阳性结果,以及不能确定混合感染中各个病原菌的种类。为了提高该方法的灵敏度和特异度,减少假阳性结果的发生,实时定量PCR技术、基于16SrRNA基因序列的长距离PCR技术应运而生,后者在人工关节感染诊断中的应用更加广泛。
应用长距离PCR技术从至少2处人工关节周围组织样本中分离出相同的病原菌即可作为人工关节感染的阳性诊断标准,其灵敏度为83.2%,特异度为100%。此项技术为迟发性人工关节感染早期诊断提供了新的选择。
晚期人工关节感染诊断方法
晚期人工关节感染多由血源性感染如来自皮肤、呼吸道、泌尿道等处的细菌播散导致,临床表现先是隐匿性菌血症,此时患者术后功能恢复良好,继而突发急性感染,出现关节疼痛,并可伴有发热、寒战等全身中毒症状。
对于人工关节术后2年以上出现关节疼痛等但全身症状不明显患者,可按迟发性人工关节感染的诊断方法进行排查,以期做出早期诊断,减少并发症发生;对于人工关节术后2年突发关节疼痛并伴有发热、寒战等全身症状患者,可按早期人工关节感染的诊断方法进行排查,以期明确诊断。
参考资料:
1.常永云,干耀恺,朱振安, 戴尅戎.人工关节术后感染的诊断——合适临床方法的选择.国际骨科学杂志,2016年1月,第37卷第1期.
2.蒋梅花,陆勇.人工关节置换术后并发症影像学评价.国际骨科学杂志,2013,34( 5) : 356-358.
3.朱瑞森.核医学影像鉴别诊断人工关节置换术后感染与松动.国际骨科学杂志,2011,32( 2) : 83-86.



 京公网安备11010502051256号
京公网安备11010502051256号