综述|单髁关节置换术治疗膝骨关节炎的研究进展
2020-11-15 文章来源:骨科在线 我要说
来源:《中华骨与关节外科杂志》2019年2月 第12卷 第2期
作者:陶可1,2△ 林剑浩1 李虎1
(1.北京大学人民医院骨关节科 关节炎诊疗中心,北京 100044;
2.德国萨尔大学洪堡医学院实验骨科研究所,德国萨尔州 D-66424)
【摘要】单髁关节置换术(UKA)是治疗单间室骨关节炎(OA)的重要手段。UKA主要适用于60岁以上膝关节轻中度畸形、体重较轻的单间室病变患者。近年来,越来越多的研究发现肥胖、髌股关节退行性变、前后交叉韧带损伤等并非UKA绝对禁忌证,使得其临床适应证进一步扩大。虽然UKA存在操作复杂、翻修率高等问题,但与胫骨高位截骨术(HTO)相比,UKA的术后疗效显著且持久;而与全膝关节置换术(TKA)相比,UKA具有创伤小、效果好及术后恢复快等明显优势。随着微创UKA的开展以及计算机辅助导航技术的应用,UKA的发展更为迅速;UKA联合运动疗法及关节镜清理术亦受到广大骨科医师的重视。本文就UKA治疗单间室OA的最新研究进展作一综述。
【关键词】单间室膝骨关节炎;单髁关节置换术;胫骨高位截骨术;全膝关节置换术
骨关节炎(osteoarthritis,OA)是一种以关节软骨变性为特征的慢性关节疾病,我们的前期研究发现国人65岁以上人群患病率高达8.1%[1],其中超过30%的患者仅为单间室破坏,内侧间室的破坏比率远高于外侧间室。终末期膝OA常需要进行关节置换,膝关节单髁置换术(unicompartmental knee arthroplasty,UKA)用于治疗单间室OA已经有50余年历史。早期由于UKA适应证把握不好、技术不成熟和假体设计缺陷等问题,导致疗效欠佳。近年来,随着手术技术成熟以及假体不断改进,UKA得到快速发展,以术中创伤小、出血少、截骨量少、手术时间短、住院时间短、术后恢复快、关节本体感觉好、膝关节活动度大等优点而成为单间室膝关节炎的首选疗法。目前,UKA的主要技术包括微创小切口术和计算机辅助导航术,其假体类型主要为以Oxford单髁为代表的活动平台和以ZimmerM/G假体为代表的固定平台。
1.UKA的适应证与禁忌证
UKA的适应证:①分离的内侧或外侧隔室OA或骨坏死;②60岁以上老年患者;③体重82kg以下;④内外翻畸形<15°,被动活动可伸直;⑤屈曲挛缩<5°和膝关节活动度≥90°。UKA的禁忌证:①存在前交叉韧带损伤、对侧间室及髌股关节较严重的退行性变者;②年龄<60岁者;③BMI≥35kg/m2者;④活动要求较高者;⑤炎性关节病(如绒毛结节性滑膜炎、类风湿性关节炎等[2-5])者。
近年来,随着技术的不断成熟,UKA适应证不断扩大。Kuipers等[6]对437例UKA患者术后平均随访2.6年,指出体重和髌股关节OA并非绝对禁忌证。Murray等[7]对2348例患者随访5年,认为BMI升高虽然会导致患者手术时间提早,但BMI对患者术后假体的使用和美国膝关节协会评分(American knee society knee score,KSS)没有影响,认为肥胖并非UKA的绝对禁忌证。在对46例前交叉韧带(anteriorcruciateligament,ACL)缺损的内侧间室病变患者进行UKA后随访5年时,Boissonneault等[8]发现ACL缺损并未对患者的临床疗效和假体使用寿命造成影响,说明ACL缺损并非内侧间室UKA的绝对禁忌证。然而,Engh等[9]认为外侧间室OA的胫骨和股骨之间的相对活动度大,ACL缺失会加重两者移位,失败风险高,因此把外侧间室合并前交叉韧带损伤视为UKA禁忌证。近期,有学者将UKA联合ACL重建应用也取得了理想的疗效[10]。Mancuso等[11]对771例继发于ACL损伤的内侧OA患者进行荟萃分析后指出,需要ACL重建者一般较年轻。UKA联合ACL重建后的结局与ACL完整膝关节的UKA结局相似,并没有增加并发症。推测在满足UKA适应证的患者中,应该采用UKA联合ACL重建。此外,Munk等[12]通过对260例患者的研究发现髌股关节退化并非是UKA的禁忌证,但髌骨外侧半脱位患者进行UKA会增加不良结果的风险,应优先选择全膝关节置换术(total knee arthroplasty,TKA)。
2.UKA围手术期管理
2.1 术前充分评估与宣教
UKA虽然具有创伤小、恢复快等优点,但必须对患者进行严格的术前评估,确定适应证、排除禁忌证,以保证最佳疗效。对于疑似膝OA的老年患者,术前应充分进行查体和影像学检查,以充分评估关节畸形角度、活动度、挛缩程度、对侧间室软骨与骨质破坏以及半月板与前后交叉韧带完整度等情况。根据单间室OA的Ahlback分期[13]对确诊为2~4期者,在充分评估心肺功能,了解有无糖尿病、高血压等基础疾病以及积极预防感染和深静脉血栓等情况下,可考虑行UKA。对于病变累及较多间室、前后交叉韧带损伤严重、关节畸形明显的患者,则应考虑直接行TKA。
2.2 术中注意事项
绝大多数接受UKA者为内侧单间室OA,但尚有10%患者为外侧单间室OA[14]。膝关节内外侧间室差异较大,内侧间室OA磨损的位置主要为前方区域,而外侧间室OA的后方磨损较明显。无论是外翻膝还是内翻膝,在运动时的下肢力线均主要经过内侧间室[15]。一般来说,外侧UKA的手术适应证和禁忌证都类似于内侧UKA,但外侧UKA的手术操作比内侧复杂,因为外侧UKA需要从外侧入路对股外侧肌进行部分切开,有时尚需对胫骨和股骨行部分截骨。而且内外侧间室置换所用的假体类型也存在差异,外侧UKA术后衬垫更易发生脱位。此外,UKA术中还应常规注意做好麻醉监护、静脉输液、输血及导尿等的管控[16]。
2.3 术后加速康复理念
近年来,患者术后加速康复(enhanced recovery after surgery,ERAS)理念日益受到学者们的关注。随着微创UKA技术的发展和成熟,UKA更趋向于小切口,手术时间短,术中出血量少,术后功能恢复较快,患者住院时间短。Cross等[17]观察105例UKA患者后发现,对UKA患者使用一个稳定的多学科合作ERAS是安全和可行的。
2.4 常见并发症及防控
UKA术后常见的并发症为假体脱位和无菌性松动[18,19],较少见的有疼痛、感染、深静脉血栓、假体周围骨折、垫片脱位等[20]。Thienpont[18]通过对39项研究的荟萃分析发现,UKA翻修率是TKA的3倍,最常见的失败原因是脱位、无菌性松动以及对侧间室疾病进展和不明原因的疼痛。一般认为无菌性松动是UKA早期失败的主要原因,可能是由于截骨不够准确、软骨面残留和假体大小不合适等造成;而对侧间室内病变加重则是中晚期失败的主要原因,多为过度矫形引发的[19]。针对上述原因,可通过术前综合评估患者膝关节病变情况、选择合适的假体、规范操作和提高手术熟练度等减缓其发生速度。当假体脱位和无菌性松动较轻时,可再次使用UKA进行翻修,而随着疾病进展,最终常需行TKA。针对较少见的并发症,可通过充分的术前评估和良好的外科操作解决。一旦UKA发生感染后果严重,应通过术中严格的无菌操作、围术期合理应用抗生素予以避免;糖尿病、高血压等常为导致下肢深静脉血栓的诱因,术前的血栓风险评估、术后严格的抗凝治疗和早期患肢主被动康复锻炼至关重要。
3.UKA较胫骨高位截骨术(high tibial osteotomy,HTO)的优势与不足
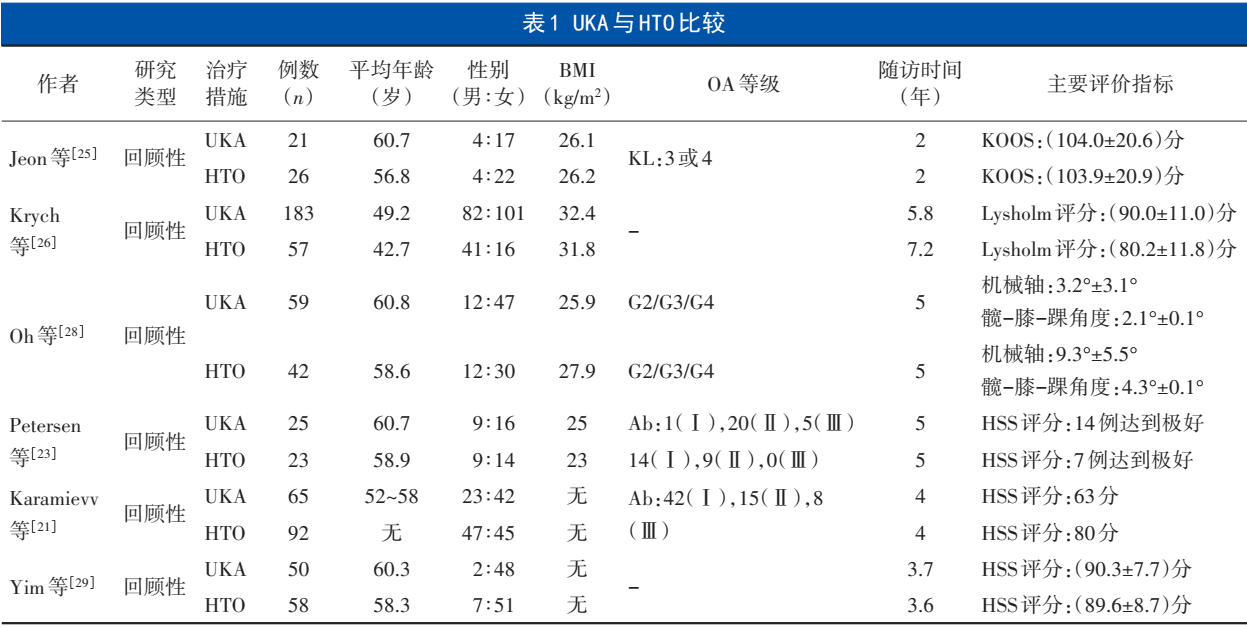
注:BMI为体质指数;KOOS为膝关节损伤与骨关节炎评分;KL为Kellgren-Lawrence分级系统,对膝OA根据严重程度分0~4级;Ab为单间室OA Ahlback分期,根据严重程度分1~5级;Lysholm为膝关节功能评分的一种,分数由0(差)到100(优);HSS评分为美国特种外科医院膝关节评分;“-”为无数据
UKA和HTO治疗单间室关节炎疗效一致存在争议,但近年来越来越多的研究发现,在适应证把握合理时,UKA比HTO更具优势,主要体现在:①UKA能从根本上阻断OA的进展,而HTO只能延缓其发展[21];②UKA术后功能评分、疼痛评分和生活质量等明显好于HTO[22,23];③近年来UKA手术技术逐渐成熟,发展比HTO快[24]。但是,UKA也存在一定的缺点:①运动量较大者不适合UKA,年龄<60岁不建议行UKA[12,25];②UKA相比于HTO需要更早进行TKA翻修,且翻修率较高[5,26];③UKA的价格也高于HTO[27]。虽然两种手术都能让部分患者获得满意的疗效,但应综合考虑患者年龄、BMI、OA等级和患者活动水平等,以制定个性化的治疗方案[28,29]。UKA与HTO比较的最新研究见表1。
4.UKA较TKA的优势与不足
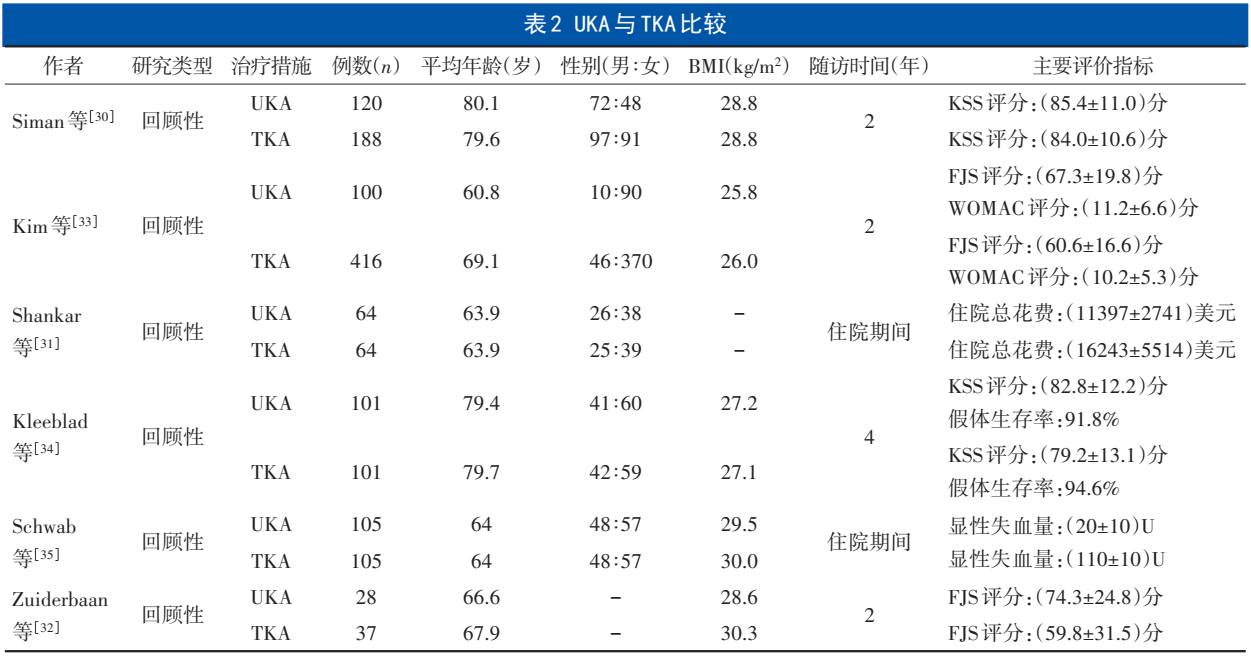
注:FJS评分为遗忘评分;WOMAC评分为西安大略和麦克马斯特大学骨关节炎指数评分;“-”为无数据
TKA作为OA终末期治疗方式,对于膝OA和多间室病变疗效确切。但对于单间室病变患者,选择UKA或TKA尚无定论。相比于TKA,UKA主要优势为:①手术切口小、手术时间短、术后恢复快[30];②术中和术后出血量少、输血率低[31];③住院时间短,具有更好的成本效益[31];④并发症也明显少于TKA[30];⑤能够保留患者前后交叉韧带,减少截骨量和局部组织破坏量,术后患者本体感觉恢复好,行走功能恢复较快且好[32];⑥远期运动功能更接近生理状态[33]。但UKA也存在如下不足:①适应证范围较TKA小,只有单间室OA患者可以采用UKA[5];②翻修率较TKA高[34]。综上,在临床实践中,需要严格把握适应征,在做出选择前应综合考虑患者的年龄、病程等[34,35]。UKA与TKA比较的最新研究见表2。
5.UKA与其他治疗方式联合应用
5.1 计算机导航及机器人技术在UKA中的应用
近年来,微创手术因其创伤小、恢复快等优点,逐渐成为膝OA治疗趋势。早在1990年就有学者将微创技术用于UKA,提出了微创UKA概念。微创UKA不切开股四头肌,能够减轻患者疼痛、减少出血量,术后活动功能更好,但微创UKA存在难以保证假体位置准确性的缺点。近期,随着计算机导航及机器人技术在UKA中的应用,弥补了微创UKA定位不准的缺陷。计算机导航能精确计算截骨量,对假体放置的位置和角度进行指导,较传统方式具有假体植入精度高、下肢力线恢复好以及术后膝关节功能恢复好等优点[36-38]。Song等[36]对68例患者进行长达9年的随访研究,发现计算机辅助导航UKA比传统UKA可获得更好的机械轴线和假体安放位置,临床疗效更好。Bell等[37]对62例接受了机器人辅助UKA的患者和58例传统UKA的患者对比后发现,使用MAKO机器人互动矫形臂系统辅助外科手术可以提高假体的准确定位。此外,计算机导航及机器人技术辅助UKA还能减少术后假体松动、磨损及骨溶解的发生率,延长人工关节的使用寿命。Burn等[38]通过对515例患者进行关节镜辅助的微创UKA,与相同例数的TKA对比研究发现,UKA组的牛津膝关节评分(Oxford knee score,OKS)得分较高,当适应证选择合理时,微创UKA可改善患者的疼痛和功能评分,且比TKA获得更好的长期生活质量,但其主要缺点为花费较高、手术时间长及假体兼容性差。
5.2 UKA联合运动疗法
运动疗法是膝OA一种有效的物理治疗手段,能有效改善膝关节疼痛和躯体功能,采用有氧运动、肌力训练、关节活动度训练及水上运动等方式,可以增强肌肉力量、调节神经系统活动、增加关节活动度范围、减轻OA症状[39]。UKA只改变单间室,保留更多的韧带等关节周围组织,胫股关节和髌股关节运动都比TKA更加接近正常情况,益于进行早期功能锻炼[36]。目前,虽然目前缺乏关于UKA患者术后辅助运动疗法对疗效影响的相关研究,但Walton等[40]发现,UKA患者术后OKS和Grimby改良评分好,能参加更多的体育活动;同时,Ho等[41]发现UKA患者相比于TKA患者能够更早的恢复体育锻炼。因此,UKA联合运动疗法可能有助于患者的功能康复。
5.3 UKA联合关节镜清理术
关节镜在UKA中主要作用为软组织探查与清理。UKA术前适应证的准确评估是保证其疗效的重要基础,虽然目前采用临床和影像学综合评估的方法已在很大程度上改善术前诊断准确性,但仍然有10%的患者需要在术中才能明确手术指征[42]。对于术前综合检查无法确定其为单间室病变或者是否合并前后交叉韧带损伤的患者,UKA术前同期进行关节镜检查以明确手术适应证,能更加准确详细地评估关节情况,从而做出最佳决策,且其小切口可被UKA切口覆盖,不会增加额外创伤[43]。此外,关节镜能够弥补微创UKA因为切口小而不能充分探查正常侧间室和髌股关节的缺点,还能对病变侧的骨赘进行有效的清除和损伤韧带的修复。
6.UKA翻修
已有的研究发现UKA比TKA翻修率高,其翻修的主要原因为内侧胫骨平台骨折、剩余间室进行性OA、活动性衬垫脱位、假体松动和聚乙烯垫片磨损等[44]。Kleeblad等[34]通过对2224例UKA和4737例TKA的荟萃分析指出,UKA和TKA对65岁以下患者有良好的疗效,但UKA与TKA相比有较高的1年内翻修率。Liddle等[45]对该中心3519例UKA患者和10557例TKA患者对比研究后发现,UKA远期翻修率远远高于TKA。近年来,随着单髁置换技术的成熟、假体设计和材料的改进以及适应证的严格把控,UKA的翻修率逐渐下降。Liddle等[46]通过对英格兰和威尔士关节登记中心的41986例UKA患者分析发现,UKA使用率越低,医师操作越不熟练,其翻修率越高。在翻修技术方面,骨性解剖参考标志破坏和骨量的丢失使得UKA的翻修变得困难,但Borrego等[47]通过对559例OxfordUKA分析后认为,采用标准化技术后,尽管骨量丢失严重和缺乏解剖标志,还是可以通过TKA实现对UKA的翻修。此外,Pandit等[48]对内侧UKA术后外侧间室进展的患者加做了外侧UKA,术后随访4年发现手术效果很好,认为在内侧UKA之后加做外侧UKA是治疗外侧间室OA的理想选择。
7.展望
UKA因其创伤小、恢复快、花费少、术后功能恢复好等优点,逐渐成为近年来的研究热点,但其仍然存在适应证少、翻修率高等问题。随着技术的成熟和计算机辅助技术的发展,越来越多的学者提出在严格把握UKA适应证的前提下,UKA的并发症可以进一步降低,是单间室OA安全有效的治疗方法。



 京公网安备11010502051256号
京公网安备11010502051256号