病例报告|僵直膝的初次全膝关节置换术1例
2021-01-15 文章来源:骨科在线 我要说
病例简介
患者女性,70岁,以“左膝重度骨性关节炎”收入院。患者入院前有近10个月无法弯曲左膝。既往糖尿病病史5年。查体:左膝活动范围25°~40°,HSS评分32分。术前负重位X线片显示左膝重度骨性关节炎合并内翻畸形。
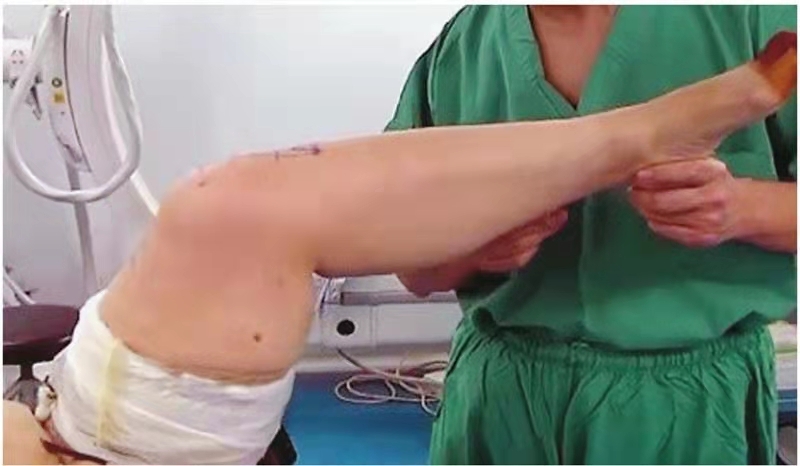
图1 术前麻醉下屈曲角度

图2 术前麻醉下伸直角度
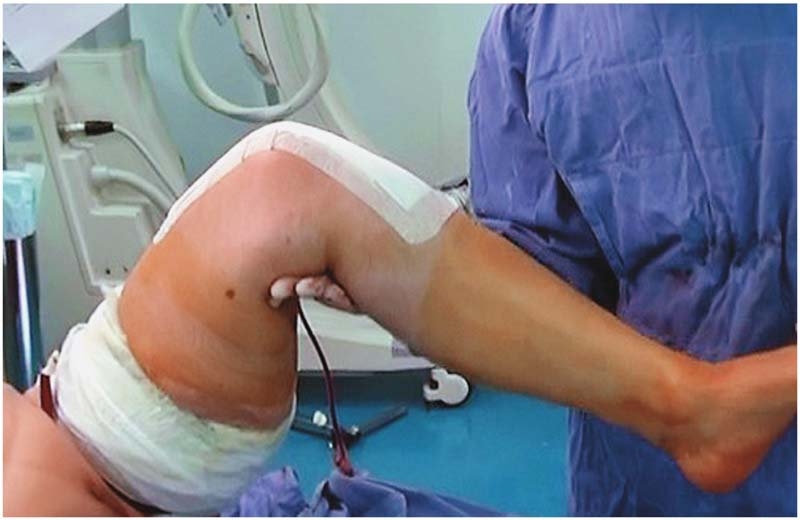
图3 术后自然位屈曲角度
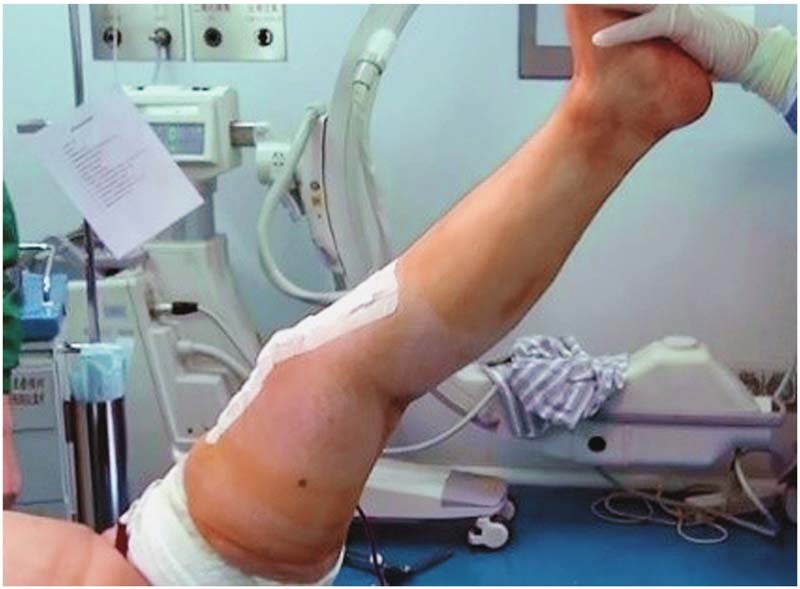
图4 术后伸直角度
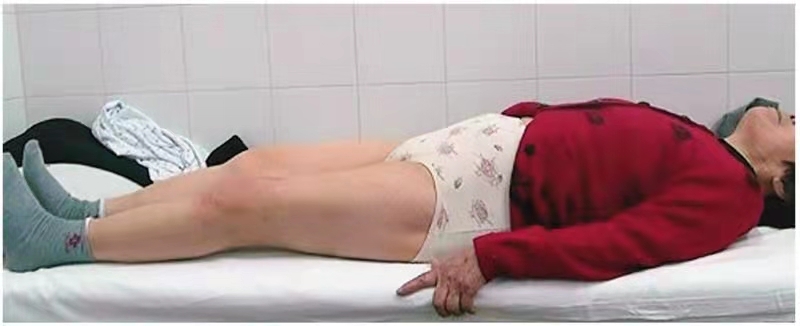
图5 术后3个月膝关节可被动完全伸直

图6 术后3个月左膝伸膝迟滞
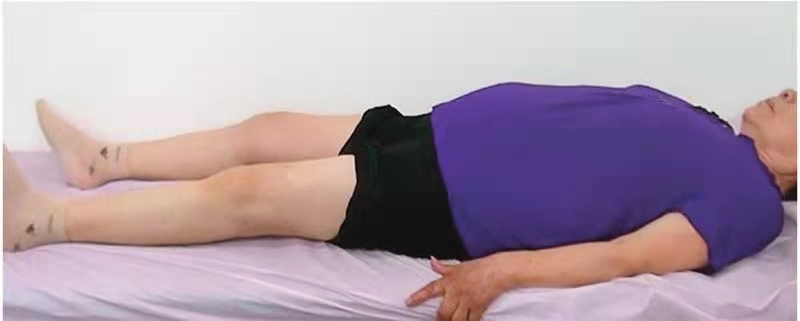
图7 术后6个月膝关节完全伸直

图8 术后6个月伸膝迟滞明显改善
完善常规检查后,于腰硬联合麻醉下行左侧人工全膝关节置换术,术中麻醉下测试左膝关节活动范围25°~50°(图1、图2),入路采用股四头肌Snip,术程顺利,选择稳定型PS假体。闭合伤口时采用关闭伤口时采用不可吸收线间断缝合斜行切开部分,其余缝合方式与常规关闭伤口方式相同。术中患者屈伸活动可达到0°~85°(图3、图4)。术后常规24小时内拔除引流管,开始正常屈伸功能锻炼,术后5天屈伸活动达到0°~90°,之后出院继续康复训练。术后对患者的屈曲训练并未做特殊限制,患者也一直强化被动屈曲练习。术后6周随访时发现膝关节可以被动伸直(图5),被动屈曲也接近110°,但存在明显的伸膝迟滞(图6),约20°,患者在行走时也有较明显的“打软腿”现象。于是更改康复计划,继续强化被动伸膝同时,加强了股四头肌力量的训练,不再加强被动屈膝训练。截至术后半年随访时,患者的被动屈伸膝范围达到0°~100°(图7),伸膝迟滞5°(图8),行走时无明显“打软腿”现象。HSS评分恢复到85分。
临床讨论
僵直膝的定义是指膝关节的屈伸活动范围小于50°的功能状况。导致僵直膝的最常见的原因是骨关节炎和类风湿关节炎。其他一些不太常见的原因包括创伤性关节炎、曾经手术、感染、强直性脊柱炎、牛皮癣性关节炎和血友病性关节炎等。合并有严重的髌股关节炎的病例由于在髌上区域的粘连使得股四头肌挛缩而导致屈曲受限。后方关节囊挛缩合并后方巨大骨赘会阻碍伸直。股骨内外侧沟、关节后方间室、髌上囊以及周围一些软组织如交叉韧带、侧副韧带、股四头肌以及后方屈肌等结构周围纤维组织形成会导致严重的关节活动受限。在此需要注意的是,由于有些病例是由于疼痛伴随保护性肌肉痉挛所导致的假性僵直,因此,还应该在术前麻醉下进行测试以了解膝关节真实的被动活动范围,判断是否为真性僵直,因为只有这样的病例才会是真正的麻烦制造者。
对僵直膝的病例进行人工全膝关节置换是一项具有很大挑战性的工作,在这个过程中所面临的技术困难主要包括:显露不够充分、需要一个可延展的手术入路、屈伸间隙平衡障碍、髌骨轨迹不良以及由于髌腱撕裂所导致的伸膝装置损伤等。其中,显露过程中所面临的困难尤为突出。
一个成功的全膝关节置换往往建立在最开始的充分显露基础之上。一般来讲,安装或取出假体需要膝关节能够在术中至少屈曲110°,但由于僵直膝的伸膝装置挛缩使得术中即使是在麻醉的情况下也无法达到满意的屈曲角度,因此通过常规的入路进行显露变得异常困难。为达到满意的显露,往往需要采用股四头肌斜向切断(snip)、股四头肌成形术(V-Y turndown)或胫骨结节截骨术等入路来实现充分暴露的同时又避免了髌腱撕裂这种灾难性的并发症。
股四头肌成形术最早是由Coonse和Adams在1943年开始应用于膝关节手术的广泛显露。在1983年被Insall改良后,直到1988年之前一直作为治疗僵直或强直膝的标准入路。尽管这种入路在治疗僵直膝时提供了非常好的显露,但患者术后往往会伴随股四头肌及收缩力降低以及伸膝迟滞。而且,术后的康复进程也需要调整,主要包括术后6周内需要佩戴支具,限制活动范围以及部分负重等。正是由于这些原因,目前在临床上这种显露方式已经很少被应用。
胫骨结节截骨术最早是由Dolin在1983最先阐述的,后来由Whiteside和Ohl加以改良而逐渐运用推广,也是一种针对僵直或强直膝进行膝关节置换时的显露方法。相比于股四头肌成形术而言,胫骨结节截骨术可以有效避免对股四头肌的干扰,从而明显减少了术后伸膝迟滞的发生。由于可以更充分地暴露髓腔,在翻修术时需要取出固定良好的胫骨延长杆时更受多数术者的青睐。但胫骨结节截骨术对于技术要求更高,可能会发生截骨不愈合或移位,甚至是胫骨骨折等并发症。
1988年Insall观察到如果将髌旁内侧入路的近端切口向外上方斜行延长,切断股四头肌肌腱可以更充分地显露膝关节,而且在关闭伤口时只需要将切开的肌腱常规缝合即可。基于观察,Insall将这种入路称为股四头肌Snip入路,并尝试应用于僵直或强直膝的膝关节置换术获得了成功。具体的操作要点是:当常规的髌旁内侧入路无法完成显露时,将近段切口向外上方以45°夹角延长,向股外侧肌内延长2~4cm。起点的位置常位于股直肌腱顶点,距离髌骨上极10~12cm,闭合伤口时,只要将切口的斜行和直行部分分别间断缝合即可。由于手术技术相对简单,不需要特殊器械,而且保持了股内侧肌的完整性,术后康复过程与常规髌旁内侧入路无明显区别,不会发生伸膝迟滞这样的问题。基于这些优势,使得Snip技术广泛应用在初次或翻修术中的僵直膝病例。这种方法既可以充分的暴露显露困难的僵直膝,同时又最大限度地避免了髌腱撕裂这种灾难性的并发症。临床多数应用取得了满意的结果。多数学者认为,尽管股四头肌Snip不能解决所有僵直膝显露问题,但绝大多数病例只用这种显露方式就可以解决,可以作为股四头肌成形术或胫骨结节截骨术非常好的替代方案。一旦采用Snip之后仍然不能获得满意的显露,也可以很容易的转为胫骨结节截骨术进行进一步的扩大显露。
笔者在应用全膝关节置换术来治疗僵直膝的时候的体会是:术前准确评估膝关节屈伸功能以及充分掌握特殊手术技巧对于避免术中并发症是至关重要的。由于僵直膝的特殊性,应该在术前与患者及家属充分沟通,使他们能够充分认识到这类患者和常规进行膝关节置换的患者相比会在很多方面有明显的区别,如术后不可能达到完全正常的屈伸活动范围、术后康复进程要更长且需付出更多的努力以及相应的并发症发生的几率要更高等情况。只有使患者充分认识到所面临的困难和预期的结果,这样才能在术后更好地配合进行积极的康复训练,拥有更切合实际的心理预期,提高术后的疗效满意度。
实际上,僵直膝进行膝关节置换时最大的挑战是在于手术显露。当常规的入路无法达到满意的显露时,一定要调整入路,达到既能充分暴露又能避免如髌腱撕裂等灾难性并发症的效果。尽管有多种方案可以选择,但基于上述的那些优势,我们认为股四头肌Snip入路应该被作为首选。如果仍然不能达到目标,可以在远端进行胫骨结节截骨术来获得满意的暴露。尽管多数作者认为Snip之后康复过程不需要特殊注意,而且我们多数病例也确实如此,但我们确实发现一例患者在术后出现了伸膝迟滞的问题。究其原因,可能与我们的例数较少,入路技术以及缝合过程中的技术不足相关;但这例患者术前的活动范围很小,15°~20°,即使是在麻醉下也只有接近30°,而患者术后较早就达到了屈曲90°的程度,致使挛缩的伸膝结构被明显拉长所致。因此,我们认为对于术前接近强直的膝关节,术中进行Snip时不但要严格操作技巧,缝合时要用不可吸收线牢固重建入路的斜行切开部分,同时在术中还应查看一下麻醉下自然屈曲时膝关节所能达到的角度,术后6周内的屈曲练习角度应该不要超过这个范围,之后再进一步积极练习屈曲角度。当然,如果术后随访时如果发现伸膝迟滞,也可以通过加强股四头肌的伸膝力量练习获得改善,本文中的患者就是比较典型的例子。
专家点评
1.对于僵直或强直膝进行人工全膝关节置换是一个充满挑战的工作。
2.术前准确评估屈伸活动范围,掌握特殊的手术入路以及术前进行医患之间的良好沟通决定了手术的成败以及疗效的满意度。
3.手术显露是所有可能遇到困难中最具挑战性的问题。尽管有多种入路方法供选择,股四头肌Snip是目前应用最广泛、操作相对简单、疗效最确切的一种方案。
4.对于近于强直的病例还是应该在术后6周内注意屈曲功能锻炼方面的问题,以避免出现伸膝迟滞。
参考资料:《人工膝关节置换临床实践与思考》
主编:沈惠良 郭艾
点评专家:曹光磊 沈惠良



 京公网安备11010502051256号
京公网安备11010502051256号