2023年创伤骨科肩肘关节领域新进展——肘关节
2023-08-30 作者:查晔军,花克涵,蒋协远 我要说
创伤骨科所涉及的部位繁多,主要包括上肢肩、肘、腕3个关节及上臂及前臂骨干,下肢髋、膝、踝3个关节及大腿、小腿和足部损伤,以及骨盆髋臼骨折。肩肘关节是上肢创伤中重要的组成部分。近年来,随着临床医师对手术技术、内固定器械和假体的认识及理解逐步深入,肩肘创伤的治疗理念和技术也日新月异,取得了跨越式进步。该文简要概述创伤骨科肘关节领域的研究动态。
01 肘关节骨折/脱位
1、Surucu S等[20]采用Delphi法对桡骨头骨折患者的治疗方式进行专家共识的建立。某些因素,如间隙/位移≥2mm且未完全分离,≥30%的桡骨头受累且存在骨性阻挡,存在骨擦音,且当患者年龄<80岁时,不论有/没有下尺桡关节或骨间膜压痛,100%接受调查的外科医生建议进行手术治疗。年龄大于80岁、关节穿刺后活动度无骨性阻挡、无骨擦音、下尺桡关节/骨间膜无压痛的患者,无论影像学上桡骨头受累的大小,均建议非手术治疗。
2、Atwan Y等[21]进行了一项前瞻性随机对照试验,对164例患者随机分组,分为接受术后吲哚美辛和安慰剂药物治疗两组。主要结局是1年随访时肘关节X线片上异位骨化的发生率。次要结局包括患者评定的肘关节评分、MEPS评分和DASH评分以及活动范围、并发症和不愈合率。该研究表明,手术治疗肘关节创伤后,吲哚美辛预防异位骨化与安慰剂组在上述结局指标中均无显著差异,且均无患者出现骨折不愈合。
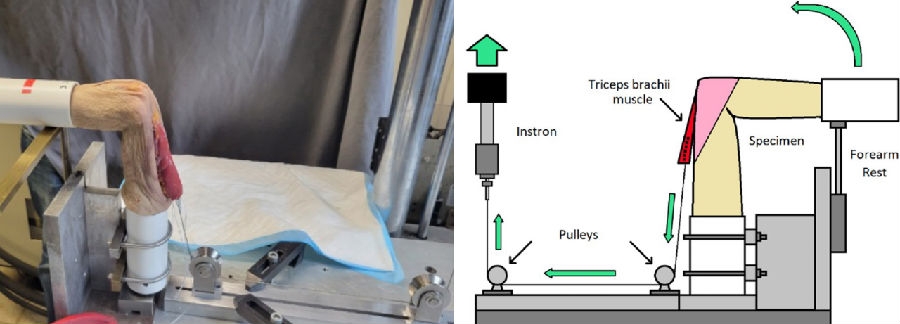
3、Gedailovich S等[22]使用8具新鲜冷冻尸体上肢标本进行生物力学试验,每个标本在4种状态下牵引肱三头肌观察抗重力伸肘情况:(1)鹰嘴完整的原生状态;(2)鹰嘴横断骨折;(3)横断1个肘部支持带(内侧或外侧);(4)横断肘内外侧支持带。结果表明,如果肘外侧或内侧支持带与尺骨远端保持连续性,可以实现抗重力伸肘,且前三种工况下伸肘所需载荷无显著差异,内侧和外侧的地位相当。但内外侧支持带均缺乏时无法完成伸肘动作。这一发现可以解释为何部分老年移位尺骨鹰嘴骨折患者行保守治疗可以获得较好的临床结局。
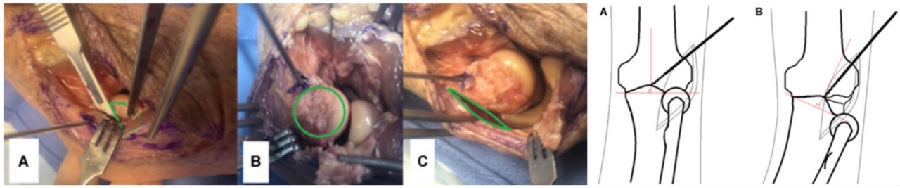
4、Low SL等[23]对9具尸体骨上肢进行解剖试验探究“spin move”在肘关节三联征中的作用。基于肘关节外侧劈指总伸肌入路,外上髁偏近端一枚针,垂直冠突水平面在尖部置入一枚针,两者角度差作为基线值,随后制造三种程度的后外侧旋转不稳定:1级剥离LUCL;2级剥离LUCL+伸肌总腱起点;3级剥离LUCL+伸肌总腱起点+切除后关节囊。在每种程度下做“spin move”,最大旋后并施加轴向应力使桡骨头向后外侧脱位,记录每种程度下两根针相对于基线值的的角度差。结果表面,1级到3级不稳定,可分别增加10.3°,20°,29.1°的冠突外旋。因此可通过该方法,必要时剥离伸肌总腱起点和后关节囊(予以修复),改善冠突的显露,便于冠突骨折的固定。
5、de Klerk HH等[24]邀请15名创伤骨科医生评价了20例复杂肘关节骨折的损伤模式(内翻后内侧旋转损伤、三联征、桡骨头骨折伴后外侧脱位、经鹰嘴向前骨折脱位、经鹰嘴向后骨折脱位)及其具体特征。首先根据X线片以及2D和3D CT扫描进行评估,一个月后使用额外的3D打印模型辅助评估。确定每次评估的诊断准确性和评估者间的一致性。该研究表明3D打印模型的使用显著提高了识别肘关节复杂骨折模式的准确性和可靠性,且对于年轻医生的帮助更大,适合作为教具指导住院医师。
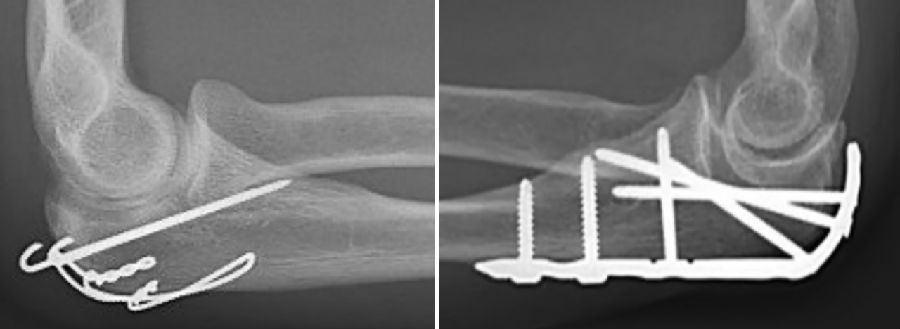
6、Esper GW等[25]回顾性分析并对比了张力带和钢板治疗的Mayo IIB型尺骨鹰嘴骨折患者的临床预后,研究表明,平均随访时间38个月,钢板和张力带在功能评分、活动度、并发症等临床预后方面并无显著性差异,是否存在关节面压缩骨块也对预后没有显著的影响,但对于存在关节面压缩骨块且采用张力带治疗的患者,内固定取出率更高。
7、Vicenti G等[26]针对肱骨远端冠状面剪切骨折的诊断和治疗对意大利AO协会成员进行问卷调查。114名骨科医生完成了问卷,结果表明,AO分型最常用(72.8%),单纯螺钉或必要时辅助钢板是最常用的手术策略,最常见的术后并发症是肘关节僵硬。本文作者建议将AO和Dubberley分类整合。在后壁粉碎的情况下,建议采用Kocher扩展入路,若后壁完整,可采用Kocher或Kaplan入路。对于Dubberley III型或AO 13B3.3建议采用鹰嘴截骨入路。最佳治疗选择是根据骨折类型单纯置入螺钉或辅助钢板,ORIF难以稳定固定时可以进行关节置换术,术后2周后开始活动。
8、Lefebvre R等[27]纳入10例采用分期重建的感染性肱骨骨折不愈合患者,均置入带血管蒂腓骨移植物。首先进行抗生素间隔物置入和外固定架固定,足量抗菌治疗后,植入游离带血管蒂腓骨并进行内固定。平均随访时间32个月,6例患者获得愈合,平均愈合时间20周。4例患者需要进行二次手术(植骨/翻修),其中3例患者最终愈合。研究指出,在既往多次手术失败和局部生物学环境较差的情况下,肱骨感染性不愈合患者可使用游离腓骨移植物进行二期重建。一些患者可能需要额外的手术来实现最终愈合。
02 肘关节置换
1、Herregodts J等[28]对36例健康志愿者左肘关节CT进行影像学参数分析(男20例,女16例)。发现尺骨近端髓腔相对屈伸旋转轴的外翻角度男性平均为16°,女性平均为12°,范围5-21°,证明尺骨近端髓腔相对于屈伸轴存在广泛的外翻成角。现有的肘关节植入物设计与本研究中发现的尺骨近端平均外翻角度不一致,植入物的外翻松弛度并不能涵盖人群中的变异性。
2、Mirzayan R等[29]回顾性分析405例桡骨头置换术患者。该研究发现翻修风险与植入的桡骨头直径直接相关。使用的假体类型与假体的结局和并发症无明显相关性。3年时未接受翻修的患者通常能够保留假体。恐怖三联征损伤的再手术率高于单纯桡骨头骨折,但假体翻修率无差异。研究表明该手术应着重关注桡骨头假体大小。
3、Teytelbaum DE等[30]回顾性分析了40例肱骨侧假体松动后的TEA翻修手术,10例因肱骨端假体松动行再翻修手术,平均随访时间71个月,根据是否进行再翻修分组。计算每例患者的肱骨柄与凸缘长度比值(S/F)。其研究表明,合并类风湿关节炎的患者具有明显更高的再翻修率,且相对于肱骨柄长度若凸缘长度较短,容易导致TEA的再翻修率更高。
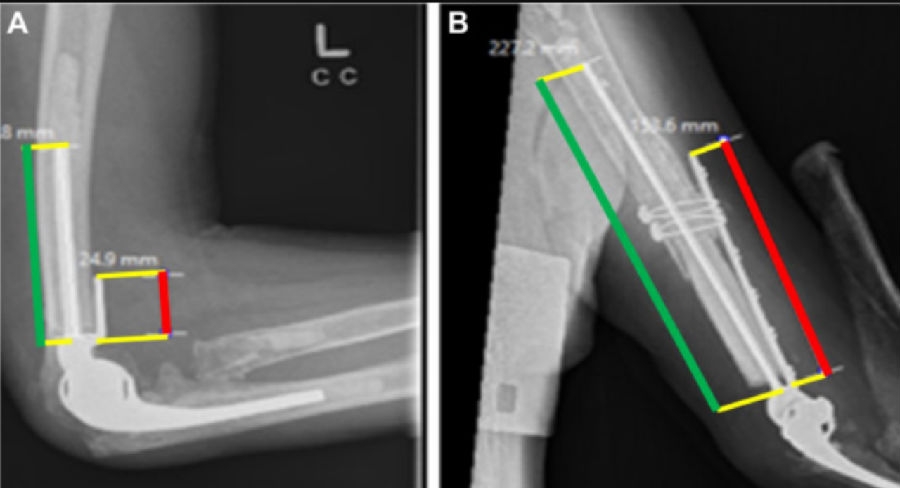
4、Walch A等[31]回顾性分析了730例TEA,其中13%进行术中假体改良,包括假体短缩、弯折、刻痕、变尖等。翻修手术相比初次置换手术中假体改良更常见。数据完整的55例手术出现40例并发症,32例被认为是与假体改良不相关的,没有并发症被认为是与改良绝对相关,且假体改良后未出现假体断裂或结构功能异常,但是,15%的并发症被认为是与改良可能有关。本研究表明TEA假体的改良在其机构并不少见,但应经过深思熟虑并谨慎操作。
5、Romero B等[32]回顾性分析了国家数据库中1600例TEA患者,根据适应证将其分为RA(12.3%)、骨折(48.8%)和退变(38.9%)。手术并发症包括伤口裂开、血肿、深部感染、假体周围骨折、僵硬、不稳定、三头肌损伤、神经损伤和翻修。该研究表明在过去10年中,TEA的适应症扩大,近一半的病例是因骨折进行的。三种适应证的术后90天并发症发生率无明显差异。多因素分析排除混杂因素,发现术后1年时因骨折进行的TEA的三头肌损伤率显著较低,肘关节僵硬率显著较高。在术前应与患者进行充分的沟通,交代并发症的相关情况以及预期临床结果。
6、Tai DBG等[33]回顾性分析了26例进行保留假体清创术(DAIR)治疗的患者。均进行手术冲洗和清创治疗急性假体周围感染,不取出肘关节置换术部件,随后进行长期全身抗菌治疗。手术失败定义为假体周围感染复发、因感染计划外再次手术或继发于感染的死亡。该研究表明DAIR治疗肘关节PJI存在较高的失败率(65%)。失败的危险因素包括存在窦道、症状持续时间较长和微生物培养阴性的感染。虽然DAIR手术相比一期和分期假体翻修有一定的优势,但其较高的失败率需要引起重视。
7、Safali S等[34]对23例粉碎性桡骨头骨折患者植入了个性化桡骨头假体。平均手术时间为26±9min,术后2年对患者进行评价。DASH评分9.091,MEPS评分91分,没有患者对结果不满意。该研究表明,在桡骨头粉碎性骨折中,个性化桡骨头假体是一种应用简便、手术时间短、功能效果好的治疗方式。

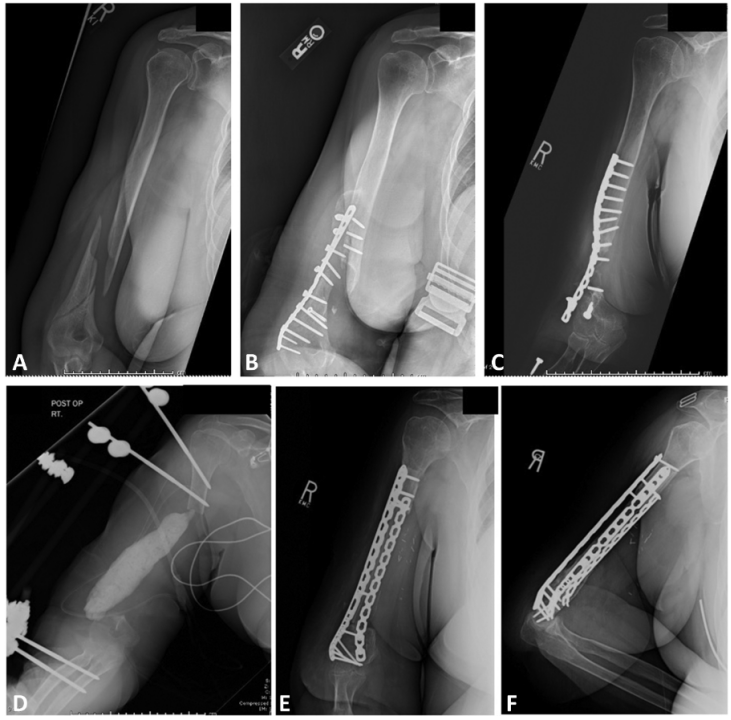
8、Rotini R等[35]回顾性分析了27例因新鲜骨折型半肘关节置换的患者,随访时间至少12个月,平均年龄64岁,均使用Latitude Tornier假体。末次随访时平均MEPS 89.3分,OES 42.3分,但出现12例并发症,包括需要进行假体模式转换。根据该团队经验,肱骨远端半关节置换术对于无法重建的肱骨远端骨折是较好的选择。重要的是要保留肱三头肌止点、保留或修复侧副韧带、重建内外髁、选用正确假体尺寸、并确保假体的深度和旋转适当。大多数并发症与肘关节僵硬相关,而与关节面的进行性磨损无关。
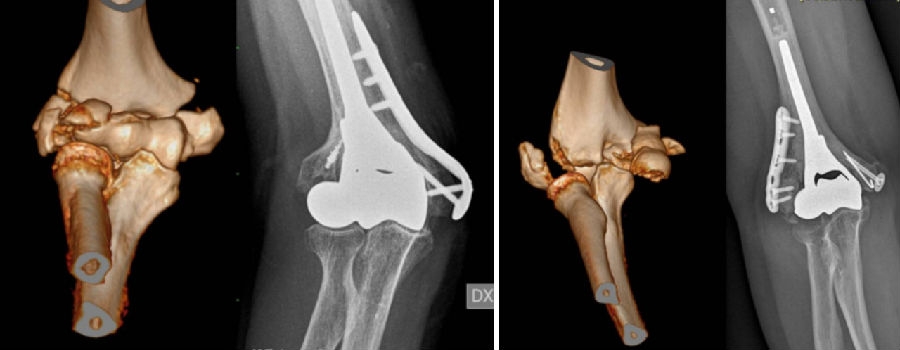
03 肘关节手术入路
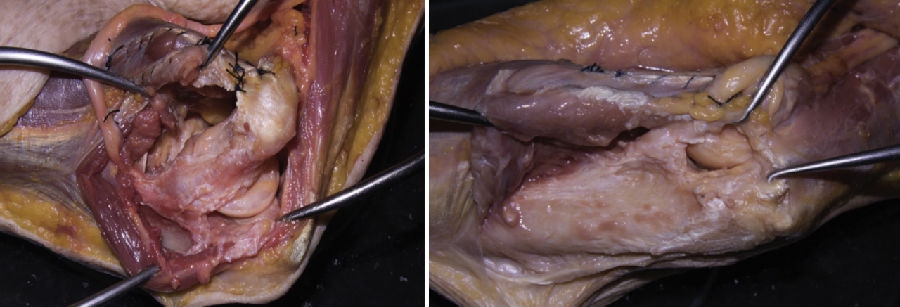
1、Winek NC等[36]随机将12具新鲜冰冻尸体分为2组对比肱三头肌舌形瓣入路和鹰嘴截骨入路的关节面显露情况。两组标本均先进行保留侧副韧带的舌形瓣入路(1),随后第一组6个标本剥离侧副韧带并脱位肘关节(2),而第二组6个标本进行鹰嘴截骨(3)。使用3D扫描定量关节暴露百分比。三种显露方法分别具有36/37%,85.09%和57.9%的关节面暴露百分比。该研究表明舌形瓣入路基本能够满足大多数肱骨远端关节内骨折的显露需求。若需更大面积的暴露,可以剥离尺骨上的侧副韧带或采用鹰嘴截骨入路。
2、Bates T等[37]对15具新鲜尸体进行肘关节内侧手术入路分析,对比Taylor-Scham入路+尺神经前移和尺侧腕屈肌劈开入路,共进行30次操作,研究采用随机交叉设计。通过外科医生拍摄最佳角度的术中图片,并进行校准后图像分析,计算骨暴露面积。研究表明Taylor-Scham入路+尺神经前移提供了比FCU劈开入路能够更好地显露冠状突前内侧面和尺骨近端,同时降低了尺神经张力。
04 肘关节僵硬
1、Sun W等[38]回顾性分析了因肘关节僵硬行松解手术的患者。根据术前HADS评分将所有患者分为2组进行分析:A组为非焦虑-抑郁组,B组为焦虑-抑郁组。结果表明,两组术后MEPS和DASH评分均有显著改善,B组HADS评分明显改善,但A组相比B组在末次随访时具有更好的功能评分、活动度和满意度,且A组在ROM改善方面由于B组。因此,无论患者是否患有焦虑或抑郁,在短期随访中均可获得良好的临床疗效。但HADS评分≥11的患者的结局比HADS评分<11的患者预后更差。
2、Reiter AJ等[39]制作单侧创伤性肘关节脱位的大鼠模型。损伤的前肢用绷带固定3、7、14或21天,伤后42天允许自由活动。处死大鼠后评估ROM并进行组织学分析。结果表明,制动时间越长,活动度越差,且前后关节囊的病理改变越严重,包括总细胞数增加、成纤维细胞增多以及更多粘连、纤维瘢痕和更厚的关节囊。病理改变的严重程度与关节功能的减少密切相关。
2023年,国内创伤骨科同仁们在线下面对面地开展学术交流,极大地促进了诊疗理念和技术的进步。创伤骨科是骨科各大分支中规模最大的一部分,而肩肘关节更是上肢创伤的重中之重,虽然在理论和实践方面已经获得了取得了长足的发展,但仍然存在不少失败病例和并发症,学科发展任重而道远。如何加强创伤骨科理论的基础教育,使国内创伤骨科治疗水平同质化,是大家努力的方向。只有牢固地掌握基础知识和传统治疗方法,同时紧跟时代前沿,了解最新研究动态,才能进一步创新和突破,才能有更好的发展。
作者简介

查晔军
北京积水潭医院创伤骨科主任助理、创二党支部书记、骨科冲击波诊疗中心副主任;副主任医师,博士。北京大学副教授、首都医科大学副教授、硕士研究生导师。
参考文献略
引自:查晔军, 花克涵, 张建宇, 等. 创伤骨科肩肘关节领域研究新进展[J]. 中国现代医学杂志, 2023, 33(15): 1-7
声明:此文内容及图片由供稿单位提供,仅供学习交流,不代表骨科在线观点。



 京公网安备11010502051256号
京公网安备11010502051256号