一文读懂:髋臼骨折的诊疗
2023-09-22 文章来源:整理 作者:骨科在线 我要说
髋臼骨折(acetabular fracture)是一种严重而复杂的损伤,主要由交通及工伤事故引起。髋臼骨折时,组成髋臼关节面的骨片发生复杂而多方向的移位,股骨头可呈现不同形式的脱位,髋臼和股骨头失去正常的解剖对应关系,如处理不当,造成头臼不对称,将导致关节负重应力不能均匀地分布,在髋臼某一部位形成应力集中,从而加速关节磨损和退变,并引起创伤件髋关节炎。
一、髋臼解剖特点
1、髋臼的柱:
从外观上看,髋臼好似位于一个弓形之中,这个弓形包括两个臂,前方称为前柱,后方称为后柱(图1)。为了更好地理解髋臼骨折的病理解剖,就必须建立并理解这种解剖结构。前柱和后柱形成一个倒置的Y形结构,通过“坐骨支柱”和骶髂关节相连,两个柱之间形成的夹角约为60°。前柱高,从髂嵴的顶点到耻骨联合;后柱低,其上方和前柱的后部相连。

图1 斜线部分为前柱,点状部分为后柱
后柱:后柱也称为髂骨坐骨柱,它的上部由部分髂骨组成,下部由坐骨组成。后柱比较厚实,可为内固定提供较坚实的骨质;它的横断面为三角形。后柱有三个面,分别为内侧面、后面及前外侧面。
前柱:前柱又称为髂骨耻骨柱,它从髂嵴的前方一直到耻骨联合,形成一个向前、向内凹的弓形结构,它的两端由腹股沟韧带连接。前柱从上到下可分为3个节段:髂骨部分、髋臼部分和耻骨部分。
2、髋骨的内部结构及骨小梁系统:
髋骨的内部结构和从股骨头到脊柱的应力传导之间有密切联系。1967年,Campanacci通过放射学研究,区分出了髋骨内的3组主要骨小梁系统,即:骶骨-髋臼、骶骨-坐骨和骶骨-耻骨。后柱包含髋臼后下方的骶骨-髋臼及骶骨-坐骨骨小梁,而前柱包含髋臼前方的骶骨-髋臼及骶骨-耻骨骨小梁以及髂骨-髋臼骨小梁。
3、髋臼的血液供应:
髋臼周围有广泛的肌肉附着,它们提供着丰富的血液供应。另外,在髋骨的内外均有大量的血管分支围绕着髋臼走行。尽管髋臼的血供很丰富,但手术中仍要避免骨膜下剥离,以减少缺血性骨坏死的发生。
4、髋臼骨折的损伤机制:
髋臼骨折是暴力作用于股骨头和髋臼之间而产生的结果。暴力通常有4个来源:膝部(屈膝状态)、足部(伸膝状态)、大转子以及骨盆后方。根据受伤一瞬间暴力的来源、作用方向以及股骨头和髋臼之间的位置不同,而产生不同类型的髋臼骨折。
二、影像学表现
1、髋臼的X线学表现:
对于髋臼骨折,常规应拍摄4张X线片,骨盆前后位,患髋前后位,以及髂骨斜位和闭孔斜位片。为了更清楚的显示髋臼骨折的形态,Judet等经过长期研究,对各种斜位片进行观察比较,总结出2个最佳斜位片,即和冠状面呈45°角的2个斜位。在正常情况下,闭孔环和冠状面约呈45°夹角,而和髂骨翼前2/3所在平面接近垂直。在拍摄斜位片时,因为患者要移动骨盆而产生疼痛,对难以配合的患者可考虑麻醉下拍摄,以确保X线片的拍摄质量。
以下对每个位置上的X线具体表现特点分别介绍如下:
骨盆前后位片:拍骨盆前后位片时,患者取仰卧位,X线球管中心对准耻骨联合,将骨盆所有结构完整拍摄下来。
在骨盆前后位片上,主要观察以下内容:
①少见的双侧髋臼骨折;
②独立于髋臼骨折以外的骨盆环其他部位的骨折,如髂骨翼骨折、骶骨骨折、闭孔环骨折等;
③骨盆环上一处或多处关节脱位。
髋臼前后位片:大多数情况下,一张骨盆前后位片可以作为患侧髋臼的前后位片来看待,但有时需要拍患髋的前后位片,拍摄患侧髋关节前后位片时,X线球管的中心对准患侧髋臼中心。
在正常髋臼的前后位片上,可看到以下6个基本放射学标记:
①髋臼后壁的缘;
②髋臼前壁的缘;
③髋臼顶;
④泪滴;
⑤髂骨坐骨线;
⑥髂骨耻骨线。
牢记这6个基本放射学标记,对于我们阅读和理解髋臼骨折的X线片,以及判断骨折类型都很重要。
髂骨斜位:拍摄此斜位片时,患者向患侧倾斜,即健侧抬起45°(和拍摄台面之间的夹角),X线管球中心对准患侧髋臼中心(图2)。
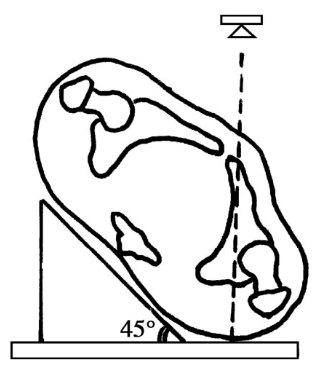
图2 髂骨斜位的拍摄方法(体位)
在髂骨斜位片上主要观察以下内容:
①髋骨的后缘(后柱)或髂坐线;
②髋臼的前缘;
③髂骨翼(图3)。
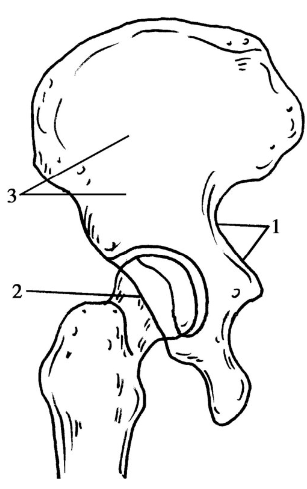
图3 髂骨斜位的放射学标记1.坐骨大切迹缘;2.髂臼壁前缘;3.髂骨翼
闭孔斜位:患者向健侧倾斜,即患侧抬高45°,X线管球中心对准患侧髋臼中心。如果拍摄准确,则应该显示尾骨的尖位于髋臼窝中心的上方(图4)。
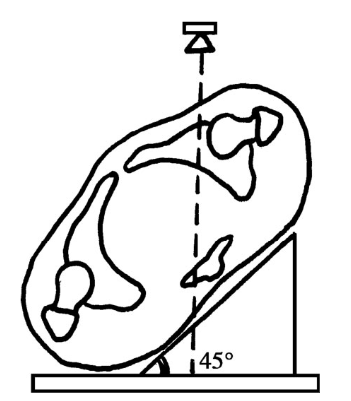
图4 闭孔斜位的拍摄方法(体位)
在闭孔斜位片上可看到:
①骨盆入口缘(前柱的基本线)即髂耻线;
②髋臼的后缘;
③整个闭孔环;
④髂骨翼的切线位;
⑤前壁及前缘(图5)。
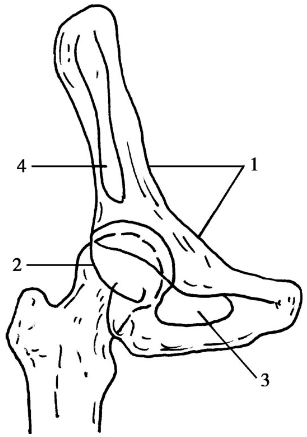
图5 闭孔斜位的放射学标记1.骨盆入口缘(髂耻线);2.髋臼壁后缘;3.闭孔环;4.髂骨翼的切线位
2、髋臼的CT表现:
计算机体层摄影(CT)可更详细地显示髋臼骨折的某一层面,尤其在以下几方面可显示出CT的优点:前后壁的骨折块大小及粉碎程度;是否存在边缘压缩骨折;股骨头骨折;关节内游离骨折块;髋关节是否有脱位;骶髂关节损伤情况。
简单骨折:
(1)后壁骨折:CT臼顶层面提示负重区后上缘的粉碎骨折,臼中部层面可显示臼后缘骨折合并缺损。臼中部层面可显示臼后缘骨折合并缺损。
(2)后柱骨折:CT臼顶层面显示骨折线呈冠状方向,在臼中部和坐骨结节层面则分别显示方形区和坐骨结节有骨折,而CT其他层面无骨折。
(3)前壁骨折:臼中部层面可显示髋臼前缘骨折,其他层面无骨折。
(4)前柱骨折:CT相关层面可分别显示髂前上棘、方形区和耻骨支骨折,与前壁骨折比较,前柱骨折的骨折线起点更高(在髂前上棘以上),走行方向更靠近髋臼中心。
(5)横形骨折:CT髋顶稍下层面可显示骨折,在髂前上棘至臼顶及臼窝以下平面均无骨折表现,但通常横形骨折多伴有髋臼下部及股骨头向内移位。
复杂骨折:
(1)双柱骨折:CT臼顶层面显示冠状面骨折,臼中部层面显示方形区骨折,在耻骨、坐骨结节和髂嵴层面分别显示耻骨支、坐骨结节和髂骨骨折。
(2)横形伴后壁骨折:CT臼顶层面显示骨折线呈矢状,臼中部层面内侧方形区无骨折,此为特征性横形骨折表现,矢状骨折是由于远、近骨折段发生前后移位所致。合并后壁骨折者尚显示后壁骨折的CT表现。
(3) T形骨折:CT除有臼顶层面矢状骨折的横形骨折外,尚有方形区和坐骨支骨折的表现(图6)。
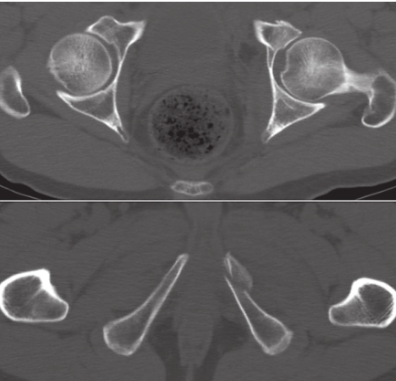
图6 CT平扫,更清楚地显示左侧髋臼前柱骨折
(4)后柱伴后壁骨折:CT在臼顶区可见冠状面骨折和后外侧缘骨折(图7),后者提示骨折累及负重区,在臼中部层面可见臼后缘和方形区骨折,在坐骨结节层面可见坐骨结节骨折,其他层面无骨折。
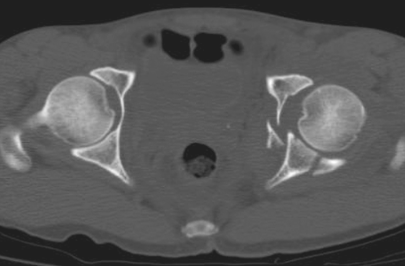
图7 左髋臼后柱骨折伴后壁骨折CT平扫,示左髋臼后柱骨折伴后壁骨折,骨折分离移位
三、髋臼骨折的基本分型方法
髋臼骨折的基本分型方法如图8所示。

图8 髋臼骨折的分型方法
我们首先讨论与闭孔环破裂有关的两种髋臼骨折类型(双柱髋臼骨折和T形髋臼骨折)。然后讨论不涉及闭孔环的三种髋臼骨折类型(横行髋臼骨折、横行伴后壁髋臼骨折和孤立后壁髋臼骨折)。
1、双柱髋臼骨折:
双柱髋臼骨折(图9-10)包括前柱和后柱,并延伸到闭孔环和髂骨翼,是最常见的髋臼骨折之一。在X线片上,前柱和后柱的骨折受累特征分别是髂耻线和髂坐线的破坏。然而,这些线的破坏也可能出现在其他骨折模式(例如横行骨折)。闭孔环和髂骨受累也必须存在,作为双柱髋臼骨折分型。在前后位X线片上,髂骨翼的骨折延伸并不总是很明显;但在倾斜的Judet位或CT上常常可以被发现。
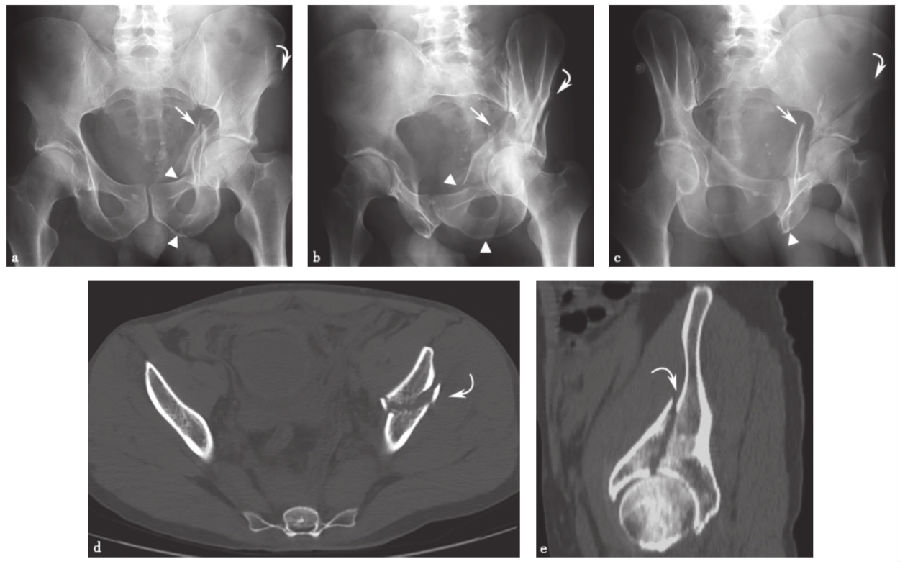
图9 双柱髋臼骨折a.骨盆正位片;b、c.双侧斜位骨盆X线片;d.轴位CT扫描;e.矢状面重建CT扫描。直线箭头:髋臼骨折;箭头:闭孔环中有破裂;弯曲的箭头:骨折延伸到髂骨翼。
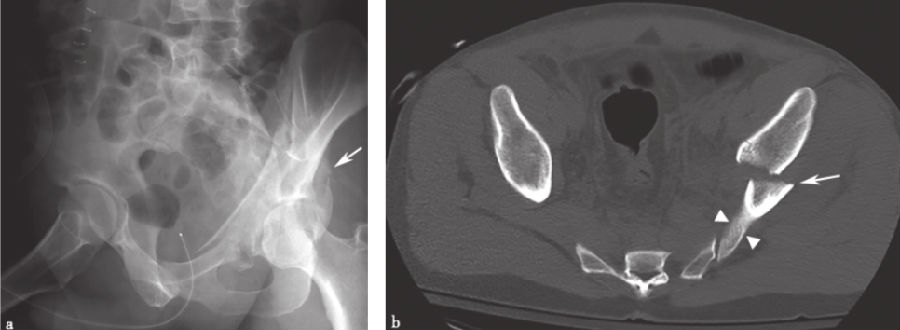
图10 双柱髋臼骨折并有spur征a.闭孔斜位X线片;b.轴位CT图像显示骨折标志(直线箭头),代表骨折移位涉及坐骨支(直线箭头)。请注意,坐骨支(箭头)不再连接髋臼的负重部分。
在CT上,可以看到前柱和后柱的骨折受累,骨折可能呈粉碎性。闭孔环的断裂破坏具有可变的外观,耻骨上支的骨折可能发生在耻骨髋臼连接处。另外,如果不移位,可能难以确定耻骨下支的骨折。主要骨折线从髋臼向髂骨翼延伸,特征在于冠状面上。
如果存在的话,双柱断裂的特征性标志是“刺征(spur)”标志(又称“马刺征或枪刺征”)(图10a、b)。这个标志代表了髂骨翼骨折的坐骨支撑的后位移,这实质上将髋臼的顶部与轴骨骼断开。当发生这种情况时,躯干和上身的重量将不再受髋臼支撑。在X线片和CT影像中,骨折标志表现为在上髋臼水平向后延伸的骨碎片。连续CT图像的评估显示骨折,将坐骨神经与髋臼顶分开。
2、T形髋臼骨折:
T形髋臼骨折(图11)是一种横向髋臼骨折并向下延伸至闭孔环的组合。它类似于双柱断裂,因为它破坏了闭孔环;另一种相似性是髂耻线和髂坐线的破坏。然而,骨折并不涉及髂骨翼,这有别于双柱骨折。
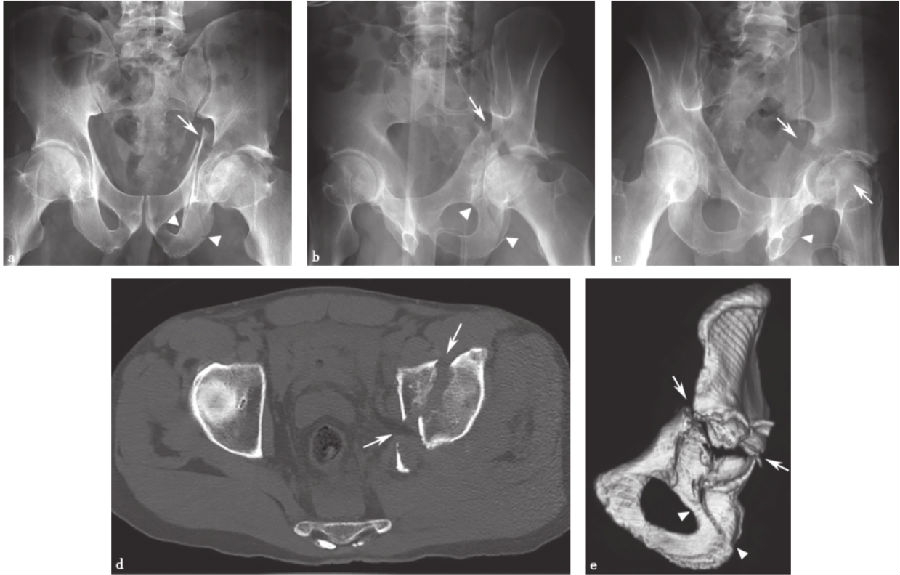
图11 T形髋臼骨折a.骨盆正位X线片;b、c.双侧斜位骨盆X线片;d.轴向CT扫描;e.髋臼侧面三维CT扫描,右侧半骨盆和股骨去除。图中箭头示闭孔环骨折,直线箭头示通过髋臼的横行分量。注意CT扫描时横向髋臼骨折成分的特征性斜向矢状取向,X线片上横向相对于髋臼。
横行骨折线实际上并不在解剖学的横行平面内,而是横行于髋臼。由于髋臼的杯形通常向下和向前倾斜,所以横向断裂面呈现类似的取向。因此,在X线片上,破坏髂耻骨和髂骨线的骨折线在髋臼斜平面的上方和内侧走行。通过观察髋臼面,这是最好的评价。在CT上,这种横向骨折成分被看作是从髋臼内侧和上方走行的矢状骨折。
3、横行髋臼骨折:
髋臼的横行骨折(图12)仅限于髋臼,而不涉及闭孔环。横行髋臼骨折必须涉及髋臼的前部和后部,因此髂耻线和髂坐线在X线片上显示不连续。该骨折线从髋臼向上和向内延伸。在CT上,当从下向上滚动时,在后续的CT图像上可以看到特征性的矢状面骨折线向内侧移动。尽管在解剖学上不是横行的,但断裂平面相对于髋臼是横行的,其在下部和前部相对倾斜。在髋臼面的CT重建图像上可以最清楚地看到这种骨折面走向。
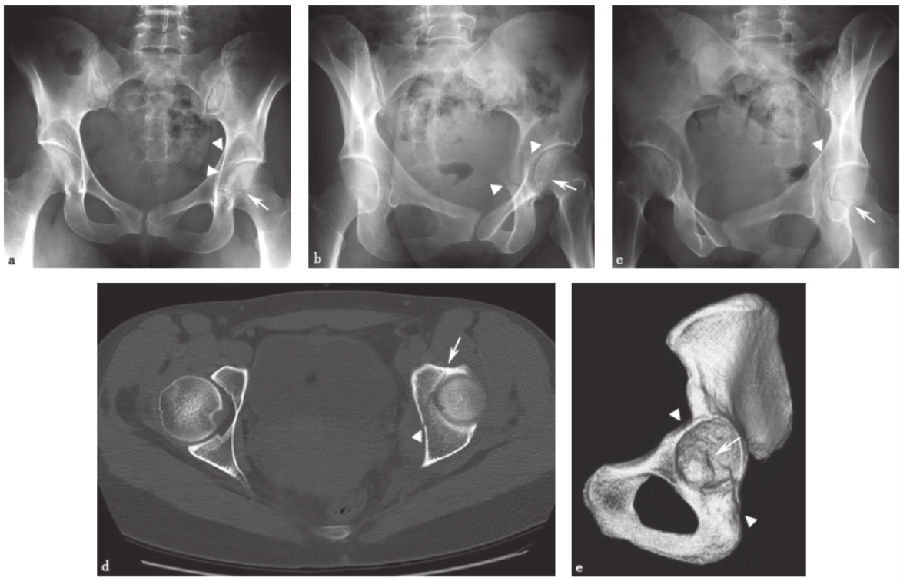
图12 横行髋臼骨折a.骨盆正位X线片;b、c.双侧斜位骨盆X线片;d.轴向CT扫描;e.右侧髋臼三维CT重建侧面观显示骨折走向(直线箭头)横向于髋臼,破坏髂耻线和髂坐线(箭头)。注意CT扫描时特征性的矢状-斜向骨折平面(d)。箭头示破坏的髂耻线和髂坐线,直线箭头示横向于髋臼的骨折线。
4、横行后壁骨折:
横行后壁骨折(图13)是一种前面描述的横行骨折,伴随着粉碎性的后壁骨折,这种骨折通常会被置换。与孤立的横行骨折一样,关键在于判断闭孔环是否被破坏,若闭孔环完整,则不考虑双柱和T形骨折。如同简单的横行骨折一样,这种骨折类型不会延伸到髂骨翼。
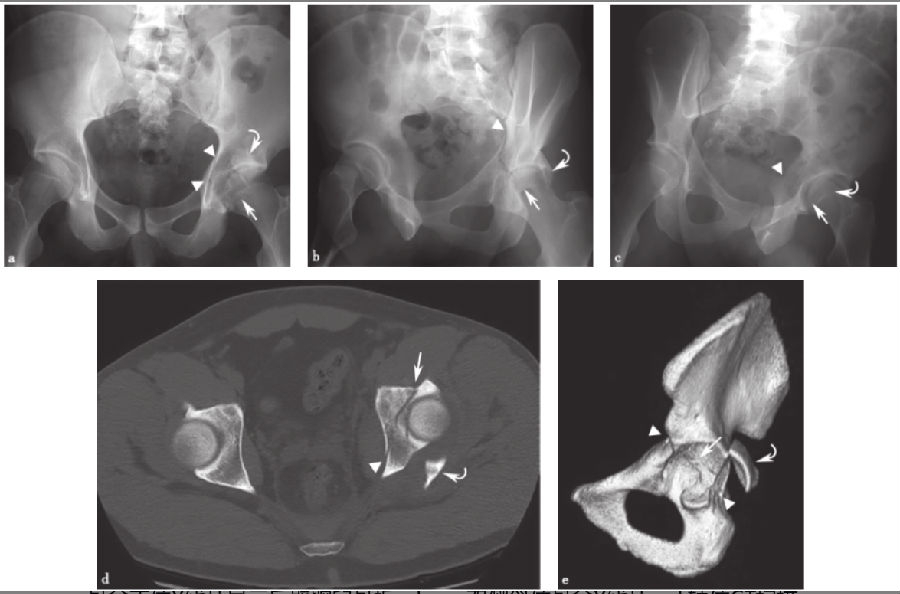
图13 横行后壁骨折a.骨盆正位X线片显示后壁髋臼骨折;b、c.双侧斜位骨盆X线片;d.轴位CT扫描;e.髋臼侧面三维CT扫描,右半骨盆和股骨去除后,显示横向骨折(直线箭头)破坏髂耻骨和髂坐线(箭头),伴有移位和粉碎的后壁骨折片段(弯曲的箭头)。
在X线片上,髂耻线和髂坐线的破坏与孤立的横行骨折一样。然而,与孤立的横行骨折不同,可以看到额外的后壁粉碎。在没有移位的情况下,由于碎片重叠在股骨头上,所以在前后位X线片上很难识别后壁的粉碎。倾斜Judet位X线片和CT有助于显示粉碎的后壁组件。
5、孤立后壁髋臼骨折:
孤立后壁髋臼骨折(图14)是髋臼骨折最常见的类型之一,发生率为27%。因此,髂坐线完整时,不考虑横行后壁骨折的分型。然而,髂坐线的破坏可能会或不会作为粉碎后壁组分的延伸存在。斜Judet位X线片和CT有助于显示孤立后壁髋臼骨折。
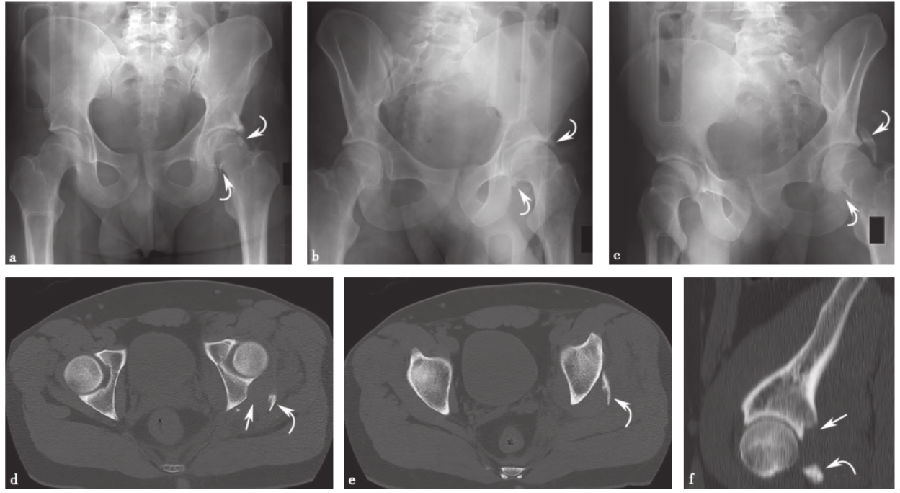
图14 孤立后壁髋臼骨折a.骨盆正位X线片;b、c.双侧斜位骨盆X线片;d、e.轴向CT扫描;f.矢状面CT重建。直线箭头示骨折部位,弯曲的箭头示后壁骨折块。
四、治疗方法
对于一个髋臼骨折,在治疗以前,需要对患者的个人情况和骨折的特点进行详细的评估,这些评估包括以下内容:
骨折的特点:首先对患侧肢体总体状况进行判断,包括是否合并其他骨折、皮肤软组织情况、血管神经情况等,再根据前后位及2个斜位的X线片,CT扫描片以及三维CT影像资料,仔细判断骨折的形态和类型。
患者的一般情况:包括患者的年龄、身体状况、是否合并有全身其他部位的损伤以及骨质情况等。
医疗提供情况:现有医疗人员及设备和器械能否完成这种骨折的治疗。结合以上的具体评估,再作出是保守治疗还是手术治疗的决定。
1、非手术治疗:
患者取平卧位,最好置于屈髋屈膝位,以使患者感到舒服。通常采用股骨髁上或胫骨结节骨牵引,牵引重量不可太大,以使股骨头和髋臼不发生分离为宜。持续牵引5~7天后,每天可小心被动活动髋关节数次。牵引时间为6~8周,去牵引后,不负重练习关节功能;8~12周后开始逐渐负重行走。
保守治疗的目的是防止骨折移位进一步增加。所以,想通过保守治疗使原始骨折移位程度得到改善的想法是不现实的。因此在决定采取保守治疗前,就应对最后的结果有所预料,这一点也应向患者交代清楚。
2、手术治疗:
手术适应证:
任何有移位的髋臼骨折在伤后3周以内均可手术治疗,但需除外以下条件:
①有明确的手术禁忌证;
②有明确的髂骨骨质疏松症;
③低位的前柱骨折或低位的横断骨折;
④粉碎的双柱骨折经闭合处理而恢复髋臼完整性者。
手术治疗的目的:同所有关节内骨折的治疗原则一样,做到解剖复位,牢固固定,早期进行关节功能锻炼。
手术时机:
髋臼骨折后,由于骨折端和周围组织容易出血,暴露相对较困难,所以最好是在病情稳定,出血停止后进行手术,最佳手术时机一般认为在伤后4~7天,但是有以下几种情况时,建议急诊手术:
①难复性的股骨头脱位;
②复位后难以维持(不稳定)的髋脱位;
髋关节后脱位同时伴有股骨头骨折。
有以下合并损伤时,建议急诊先行合并损伤手术,4~7天后再进行髋臼骨折的手术。
①合并同侧股骨颈骨折,先急诊行股骨颈骨折闭合复位,空心钉内固定术;
②合并同侧股骨干、膝关节、胫腓骨、踝关节骨折,急诊先处理这些骨折,并作到牢固固定,以利于髋臼骨折手术时对同侧肢体的活动不受影响。
手术入路:
没有一个理想的手术入路适应所有的髋臼骨折。由于髋臼的解剖特点,使其不同部位的暴露需要不同的入路,如果手术入路选择不当,则可能无法对骨折进行复位和固定。手术前要全面仔细地分析患者的X线片、CT片及可能有的三维CT扫描片,并在此基础上作出正确的分型。如果有条件,最好在1块髋骨上将所有的骨折线画出。通过这些全面的分析并结合主刀医生对手术入路的掌握情况,最后再做出恰当的入路选择。
一般来说,骨折类型是选择入路的基础:
①后壁骨折、后柱骨折及后柱伴后壁骨折,一定是选择后方的Kocher-Langenbeck入路。
②前壁骨折、前柱骨折及前方伴后方半横形骨折,需要选择前方的髂腹股沟入路。
③对于横断骨折,大部分可选用Kocher-Langenbeck入路,如果前方骨折线高且移位大时,可选髂腹股沟入路。
④对于横断伴后壁骨折,大部分可选用Kocher-Langenbeck入路,如果前方骨折线高且移位大时,可选前后联合入路。
⑤对于T形骨折和双柱骨折则进行具体分析,每一种入路都可能被选择,大部分T形骨折可经Kocher-Langenbeck入路完成,大部分双柱骨折可经髂腹股沟入路完成。
⑥某些双柱骨折也可以采用髂窝入路结合Stoppa入路完成。
复位及固定:
复位和固定是髋臼骨折手术中最复杂、最困难的环节。由于髋臼部位的解剖结构独特,所以在复位的概念、方法上也不同,不但需要专用的骨盆髋臼复位器械和内固定物,还要有熟练的助手相配合。
复位技术:
髋臼骨折的复位没有固定的原则,每一具体的骨折类型所采取的方法各不相同。但是,应像所有其他部位的骨折复位一样,一定要保护和骨块相连的软组织,尽可能减少对骨膜的剥离。术中首先将所有的骨折都暴露,仔细清理骨折端肉芽组织,判断清楚各个骨折线之间的关系,有无压缩骨折,有无关节内游离骨块等。在对所有骨折完全了解后,便可开始进行复位。首先对那些容易复位且复位后对其他骨折的复位不会造成影响的骨折进行复位和固定,使一个复杂骨折逐渐简单化,但必须做到绝对解剖复位,如果第一步达不到解剖复位,则接下来的骨折就不会达到解剖复位,而且会一步比一步移位大。如果复位后不能进行最终的固定,则可先用克氏针或复位钳暂时固定,待所有骨折都复位后再整体固定。旋转移位的判断和纠正非常重要。
固定技术:
髋臼骨折的固定和其复位一样,也应一步一步地进行。最有效的内固定就是折块间拉力螺丝钉(lagscrew)固定,通常用3.5mm系列皮质骨螺丝钉。无论有无拉力螺丝钉固定,最终都要用钢板进行固定(单一后壁骨折块,如果螺丝钉固定牢固,则可以不用钢板)。钢板选用3.5mm系列的骨盆重建钢板。当复位钳占据并影响了钢板置放的位置时,可用螺丝钉或克氏针暂时固定以替代复位钳,当完成钢板固定后再取出克氏针。钢板在置放前一定要仔细塑形,以适应髋骨的表面轮廓。骨折的解剖复位以及钢板的准确塑形,可使固定后骨折端的应力最小。在所有固定完成后,应各个方向活动髋关节,同时仔细辨听和感觉是否有异常声音或摩擦感,如有异常,则说明可能有螺丝钉进入关节内,需检查并重新固定。当然,如果术中有影像监控,则可安全地固定。但需要强调的是,术中影像监控应多角度查看,以确保螺丝钉未进入关节。
引自:
[1]髋关节影像诊断学/黄耀华主编.—2版.—北京:人民卫生出版社,2018ISBN 978-7-117-26227-9
[2]实用骨科学(第2版)作者:田伟出版社:人民卫生出版社出版时间:2016-11ISBN:9787117228176
[3]骨盆髋臼周围手术作者:樊仕才,罗殿中,侯志勇出版社:人民卫生出版社出版时间:2021-05-01ISBN:9787117315364



 京公网安备11010502051256号
京公网安备11010502051256号